Original Editor – Nel Breyne Topp bidragsytere – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson og Rachael Lowe
*** Redigering i prosess – kom tilbake senere for oppdatert informasjon ***
Definisjon / beskrivelse
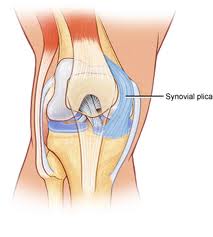
En synovial plica er en hylellignende membran mellom synoviet til patella og tibiofemoral ledd. Plicae består i hovedsak av mesenkymalt vev som dannes i kneet under den embryologiske utviklingsfasen. Dette vevet danner membraner som deler kneet i 3 rom: mediale og laterale tibiofemorale rom og suprapatellar bursa. Dette vevet begynner vanligvis å involvere seg (kaste seg innover) ved 8-12 uker med føtale vekst, og blir til slutt resorbert, og etterlater et enkelt tomt område mellom distal femoral og proksimal tibial epifyse: et enkelt knehulrom. Bevegelse av fosteret i livmoren bidrar til denne resorpsjonen. Likevel er mesenkymvevet hos mange individer ikke fullstendig resorbert, og derfor forblir kavitasjonen i kneleddet ufullstendig. Resultatet er at det hos disse individer kan observeres plicae, som representerer innadvendte folder av synovialmembranen i kneleddet. Ulike grader av separasjon av hulrommene sees i det menneskelige kneet. Det anslås at plicae er tilstede i omtrent 50% av befolkningen.
Den elastiske arten av synoviale plicae tillater normal bevegelse av bein i tibiofemoral ledd, uten begrensning. Likevel, når du gjentar den samme knebevegelsen for ofte, for eksempel å bøye og rette kneet, eller i tilfelle et traume på kneet, kan disse plikene bli irritert og betent. Dette kan resultere i en lidelse som kalles plica syndrom. Det refererer til en indre forstyrrelse av kneet som forhindrer normal funksjon av kneleddet.
Det er et interessant problem, spesielt sett hos barn og ungdom og oppstår når en ellers normal struktur i kneet blir en kilde til knesmerter på grunn av til skade eller overbruk. Diagnosen kan noen ganger være vanskelig fordi hovedsymptomet på uspesifikke fremre eller anteromediale knesmerter kan peke på forskjellige knesykdommer. Men hvis en plica har blitt diagnostisert uten tvil som kilde til knesmerter, kan den behandles riktig.
Klinisk relevant anatomi
Se kne for en detaljert anatomi
Typer Plica
I kneet kan det skilles mellom 4 typer plicae, avhengig av den anatomiske plasseringen i kneleddhulen: suprapatellar, mediopatellar, infrapatellar og lateral plicae. Den siste blir sjelden sett, og det er derfor noen kontroverser angående dens eksistens eller dens eksakte natur. Plicae i kneleddet kan variere både i struktur og størrelse; de kan være fibrøse eller fete, langsgående eller halvmåneformede.
Suprapatellar plica
The suprapatellar plica, også referert til som plica synovialis suprapatellaris, superior plica, supramedial plica , medial suprapatellar plica eller septum er en kuppelformet, halvmåneformet septum som vanligvis ligger mellom suprapatellar bursa og tibiofemoral ledd i kneet. Den løper nedover fra synoviet på den fremre siden av lårbenmetafysen, til den bakre siden av quadriceps-senen, og setter inn over patella. Den frie kanten ser skarp ut, tynn, bølget eller crenert under normale forhold. Denne typen plica kan være til stede som en buet eller perifer membran rundt en åpning, kalt porta. Det smelter ofte inn i den mediale plicaen. Siden suprapatellar plica er festet fremre til quadriceps-senen, endrer den dimensjon og orientering når du beveger kneet.
Basert på artroskopiske undersøkelser kan suprapatellar plicae generelt klassifiseres etter plassering og form i forskjellige typer. Kim og Choe (1997) har skilt mellom følgende 7 typer;
- Fraværende Ingen skarp kantet fold.
- Vestigial Plica med mindre enn 1 mm fremspring. Forsvunnet med ytre trykk
- Medial Plica liggende på den mediale siden av suprapatellar-posen
- Lateral Plica liggende på lateralsiden av den suprapatellar posen
- Arch Plica til stede medialt, lateralt og fremover, men ikke over den fremre lårbenet
- Hullplica som strekker seg helt over suprapatellar-posen, men med en sentral defekt.
- Komplett Plica som deler suprapatellar-posen i to separate rom
Medial patella plica
Medial patellar plica er også kjent som plica synovialis mediopatellaris, medial synovial shelf, plica alaris elongata, medial parapatellar plica, meniscus of the patella eller etter de to første beskrivelsene som Iions band eller Aokis avsats. Den finnes langs leddens mediale vegg.Den fester seg til den nedre patellaen og den nedre lårbenet og krysser suprapatellar plica for å sette inn i synoviet som omgir infrapatellar fettputen. Den frie grensen kan ha forskjellige utseende. Ettersom den mediale plikaen er festet til synoviet som dekker fettputen og ligamentum patellae, endrer den også dimensjon og orientering under knebevegelsen. Den mediale plicaen er kjent for å være den mest skadede plicaen på grunn av sin anatomiske plassering, og det er vanligvis denne plicaen som er implisert når man beskriver plica syndromet.
I likhet med suprapatellar plicae, kan mediale plicae også klassifiseres etter utseende. Kim og choe har definert følgende 6 typer:
- Fraværende Ingen synovial hylle på medialveggen
- Vestigial Mindre enn 1 mm synovial høyde som forsvinner med ytre trykk
- Hylle En komplett fold med skarp fri margin.
- Reduplisert To eller flere hylser går parallelt. De kan ha forskjellige størrelser.
- Fenestra Hyllen inneholder en sentral defekt
High-Riding En hylleformet struktur som løper fremre mot bakre aspekt av patellaen, i en posisjon der jeg ikke kunne røre lårbenet.
Hver type er delt inn etter størrelse og forhold til lårbenkondyl med bøyning og utvidelse av kneet til:
A — Smal ikke berøring (tar aldri kontakt med lårbenshylen).
B — Middels berøring (berører kondylen med bevegelse i kneet).
C — Bredt dekk (dekker femoral kondylen).
Infrapatellar plica
Infrapatellar plica kalles også ligamentum mucosum, plica synovialis infrapatellaris, inferior plica eller anterior plica. Det er en fold av synovium som stammer fra en smal base i det mellomkondylære hakket, som strekker seg distalt foran det fremre korsbåndet (ACL) og setter inn i den nedre delen av infrapatellar fettputen. Det er ofte vanskelig å skille infrapatellar plica fra ACL. For det meste ser det ut som et tynt, ledninglignende, fiberbånd. Den infrapatellar plica regnes som den vanligste plicaen i det menneskelige kneet. Diskusjon pågår om denne plica er strukturelt viktig for regelmessig knebevegelse eller om den er overflødig.
En klassifisering for infrapatellar plicae kan være som følger:
- Fraværende Nei synovial fold mellom lårbenets kondyler.
- Separert En komplett synovialfold som var atskilt fra det fremre korsbåndet (ACL).
- Delt synovialfold som er atskilt fra ACL, men som også er delt inn i to eller flere ledninger.
- Vertikal septum En full synovial fold tht er festet til ACL og delt skjøten i mediale og laterale rom.
- Fenestra Et vertikalt septummønster som inneholder et hull eller en defekt.
Lateral plica
The lateral plica er også kjent som plica synovialis lateralis eller lateral para-patellar plica. Den er langsgående, tynn og ligger 1-2 cm lateralt til patellaen. Den er dannet som en synovial fold langs sideveggen over popliteus-hiatus, som strekker seg underordnet og setter inn i synoviet til infrapatellar fettputen. Noen forfattere tviler på om det er en sann septumrest fra den embryologiske utviklingsfasen, eller om den er avledet fra parapatellar fettfett synovial fryns.
Denne typen plica blir bare sett i sjeldne tilfeller; forekomsten er godt under 1%.
Epidemiologi / etiologi
Synovial plicae er for det meste asymptomatiske og har liten klinisk betydning. Imidlertid kan de bli symptomatiske når de blir skadet eller irritert. Dette kan være et resultat av forskjellige tilstander, for eksempel direkte traumer eller slag mot plica, stump traumer, vridningsskader, repeterende bøyning og utvidelse av kneet, økte aktivitetsnivåer, svakhet i vastus medialis muskelen, intraartikulær blødning, osteokondritt dissekans, revet menisk, kronisk eller forbigående synovitt, Når den første skaden har grodd, kan pasientene være symptomfrie i noen tid, men plutselig kan fremre knesmerter utvikle seg uke eller over måneder senere.
Begrepet plica syndrom brukes til å referere til den indre forstyrrelsen i kneet forårsaket av betennelse eller skade på suprapatellar, medial patellar eller lateral plica, eller en kombinasjon av de tre, og som forhindrer normal funksjon av kneledd. Den mediale plicaen er kjent for å være den mest skadede plicaen på grunn av dens anatomiske plassering. Den infrapatellare plicaen er normalt ikke underforstått i forekomsten av plica-syndromet. Plica-syndromet er således ofte et resultat av overdreven bruk av kneet og opptrer derfor ofte hos personer som er engasjert i øvelser som involverer gjentatte bevegelsesforlengelsesbevegelser som de som ses i sykling, løping, lagsport, gymnastikk, svømming og roidrett og er spesielt vanlig hos ungdomsutøvere.
Den rapporterte forekomsten av synoviale plicae viser en stor variasjon, det samme gjør forekomsten av plica syndrom. Disse forskjellene er hovedsakelig et resultat av tolkninger fra de enkelte etterforskere og forskjeller i nomenklatur og vurderingsprosedyre.
Kjennetegn / klinisk presentasjon
Under normale forhold er synovialplicae tynne, rosa og fleksible. Under mikroskopet er de synlige som en foring av enkelt- eller redupliserte synoviale celler som ligger på en stroma av bindevev som inneholder mange små blodkar og kollagenfibre, men ingen elastiske fibre. Dette gjør at plicae kan endre størrelse og form under knebevegelsen.
Når en plika blir patologisk, vil de vanlige egenskapene til vevet endres på grunn av den inflammatoriske prosessen. De kan bli hypertrofiske, vise økt vaskularitet, hyalyinisering og miste typiske egenskaper som løst og elastisk bindevev. Som et resultat kan de også bli ødematøse, fortykkede og fibrotiske, og de vil absolutt gripe inn i normal patello-femoral bevegelse.
Kroniske tilfeller vil vise fibrocartilaginous metaplasia, økende kollagenisering og forkalkning. Spesielt den mediale patellarplicaen kan bøye seg gjennom trochlea og de mediale femurale kondylene eller støte mellom den mediale patella-fasetten og den mediale condyle når du bøyer kneet. Over tid kan dette føre til mykning, degenerasjon (chondromalacia) eller til og med erosjon av brusk i den mediale patellarfasetten og trochlea. Plica vil trenge inn i patello-femoral leddet (vanligvis mellom 30 ° og 50 ° av bøyning), ytterligere subluks over den mediale femoral kondylen. Den samme mekanismen kan sees med en patologisk lateral plica, men i så fall vil den laterale femurale kondylen bli påvirket. En patologisk suprapatellar plica vil ramme mellom quadriceps senen og lårbenet trochlea.
Plica syndrom kan forårsake en rekke symptomer, som smerte, klikk, popping, effusjon, lokal hevelse, redusert bevegelsesområde, intermitterende medial leddsmerter, ustabilitet og låsing av patello-femoral leddet. Det er oftere sett hos tenåringer og unge voksne, enda mer hos kvinner enn hos menn.
Pasienter rapporterer ofte at symptomene er fraværende i de tidlige fasene av sportsaktiviteter, men kan komme opp plutselig og forverres gradvis. . De ledsages ofte av en smerte som kan beskrives som intermitterende, kjedelig og verkende, og som vil forverres når du utfører patello-femorale belastningsaktiviteter som å gå opp eller ned trappene, huk, knele eller etter å ha holdt kneet i bøyd stilling i en stund .
Når symptomene oppstår, kan de ikke lett skilles fra andre intraartikulære tilstander og kneforstyrrelser i kneleddet. Smertene kan være lokalisert på forskjellige steder som det øvre patellare og det midtre patellarområdet når du strekker kneet . Du kan også høre sprekkende lyder når du bøyer kneet. Kombinasjonen av kontrahering av quadriceps og kompresjon av supra-patellar-posen kan også være årsaken til smerte. Det som ofte forekommer hos pasienter med plica-syndrom er at de ofte har en følelse av ustabilitet når man går oppe, nede eller bakker.
Det skal bare betraktes som den primære årsaken til pasientens symptomer når pasienten ikke reagerer på riktig behandling av patellofemoral smerte.
Differensialdiagnose
- Patellar femoral syndrom
- Patella bipartite
- Patellar maltracking
- Degenerativ leddsykdom
- Hoffa syndrom
- Sinding-Larsen-Johansson sykdom
- Medial collateral ligament sprain
- Osteochondritis dissecans
- Pes anserinus bursitis
- Menisk tårer
Diagnostiske prosedyrer
Ettersom symptomene som oppleves med patologiske plicae ikke er spesifikke, bør den diagnostiske prosedyren holde et høyt nivå av mistenksomhet og ideelt sett arbeide gjennom eksklusjon, for å skille seg fra annen kneforstyrrelse.
- Fysisk undersøkelse: ikke gi eksklusive resultater på grunn av mulig ømhet i den antero-mediale kapsel eller området rundt suprapatellar posen på direkte palpasjon.
- Provokasjonstest: Provokasjonstest som simulerer forhold som kan føre til forekomst av symptomer kan brukes. Disse resultatene vil bli ansett som positive hvis symptomene som følge av testene ligner på symptomene pasienten vanligvis opplever. Likevel, siden lignende symptomer også kan være forbundet med andre forhold i kneleddet, vil ikke denne metoden gi et entydig resultat heller.
- Radiografi vil ikke ha noen diagnostisk verdi for å avgjøre om pasienter lider av plica syndrom, da røntgenbildet vil være negativt. Likevel kan radiografi være nyttig for å utelukke andre syndromer der symptomene er vanlige med plica syndrom (se differensialdiagnose).Hvis det er symptomatiske plicae, vil det demonstrere hypertrofi og betennelse. Dette vil føre til fortykning og til slutt fibrose. Hvis fibrose er signifikant, kan det forekomme endringer i leddoverflaten og det subkondrale beinet.
- Artroskopi kan være nyttig fordi plica-syndrom ofte forveksles med kondromalasi eller en medial menisk tåre. Lateral pneumoartrografi og dobbeltkontrastartrografi har blitt brukt med varierende suksess. I kombinasjon med CT kan den ikke bare visualisere plicaen, men den viser også om impingement er tilstede eller ikke. Imidlertid har den for øyeblikket gått ut av bruk på grunn av problemer med å oppnå reproduserbare og pålitelige resultater og eksponering for stråling.
- I dag oppnås de beste resultatene gjennom MR-skanninger. De fleste tilfeller av plica syndrom krever ikke MR, men det kan bidra til å utelukke andre patologier som kan forårsake knesmerter. En MR kan ekskludere beinblåmer, menisk tårer, leddskader, bruskdefekter, OCD-lesjoner, … som kan skjule seg som plica syndrom. MR er nyttig for å evaluere tykkelsen og utvidelsen av synoviale plicae, og den kan også oppdage en patologisk plica, spesielt hvis en intraartikulær effusjon er tilstede.
Resultatmål
Kneskade og slitasjegikt Resultatresultat er et måleinstrument som kan brukes til å evaluere forløpet av kneskade og behandlingsresultater.
Undersøkelse
Et av de viktigste punktene i diagnostisering av medial synovial plica patologi er å skaffe en passende historie fra pasienten.
Smertene blir ofte beskrevet som en kjedelig smerte i det proximo-mediale aspektet av kneet og langs grensen til patella. Ofte er det en indre hydrops og en streng håndgripelig. Smertene øker med aktivitet, overforbruk og er nesten plagsom om natten. De fleste pasienter har klager når de gjør trapper, knebøy og reiser seg fra en stol fordi disse bevegelsene skaper stress på patello-femoral leddet. Pasienten kan også klage på smerte etter lengre perioder med å sitte. Omtrent 50% av pasientene ga oss beskjed om at de har gjort øvelser med repeterende fleksjon og utvidelse. Skade eller overforbruk av den andre plicaen kan forårsake de samme klagene, men disse ses sjeldnere.
Spesifikke fysiske tester for diagnostisering av en medial plica inkluderer plica og mediopatellar plica stammertester. Likevel vil plica-stammertesten ikke fungere når leddet er hovent. Andre undersøkelsesmetoder som kan indikere tilstedeværelsen av en medial plica inkluderer medial subluksasjonstest, McMurray’s, Appleys test for ustabilitet og Cabot’s test.
MPP-testen utføres med pasienten i liggende stilling og kneet utvidet. Manuell kraft påføres deretter den inferomediale delen av patellofemoral skjøten med tommelen, og sjekker tilstedeværelsen av ømhet. Hvis denne ømheten tydelig avtar ved 90 ° bøyning mens den bruker samme manuelle kraft, anses testen som positiv. Sammenlignet med artroskopi var sensitiviteten og spesifikasjonen til denne testen henholdsvis 89,5% og 88,7%, med en diagnostisk nøyaktighet på 89,0%.
Andre provokasjonstester for diagnoser av medial plica syndrom kan være kneekstensjonstest eller fleksjonstest. For den aktive forlengelsestesten utføres en rask utvidelse av skinnebenet som om det skulle sparke. Testen anses å være positiv når den er smertefull, på grunn av den plutselige spenningen på plica fra quadriceps femoris-muskelen. Fleksjonstesten utføres ved raskt å svinge tibia fra en posisjon med full forlengelse til fleksjon og avbryte svingen mellom 30 og 60 ° av eksisjon. Testen er igjen positiv når den er smertefull, da plica deretter strekkes med eksentrisk sammentrekning av quadriceps-muskelen.
Plica snap-testen kan brukes til å verifisere om det er irritasjon av medialplicaen. For palpasjon av medial synovial plica ligger pasienten liggende på undersøkelsesbordet med begge bena avslappet. For den mediale synoviale plica palpererer undersøker ledbåndet ved å rulle fingrene over plica-folden, som er plassert mellom den mediale grensen til patellaen og adduktor tubercle-regionen i den mediale femurale kondylen. Under fingeren, som ruller direkte mot den underliggende mediale femorale kondylen, vil ligamentet presentere seg som et båndlignende fold av vev. Testen er positiv når den gjengir symptomene som en følelse av mild smerte. Men sammenlign også det med det normale kneet for å se om det er forskjell i mengden smerte. Det er demonstrert at det kan være ganske smertefullt hos noen pasienter fordi medialeddet og synovium er godt innerverte.
Medisinsk behandling
Behandlingen av plica syndrom bør i utgangspunktet være konservativ når det gjelder å lindre symptomer ved hvile, bruke NSAID og bruke fysioterapi.I tilfelle denne behandlingen ikke resulterer i forbedring eller dersom symptomene forverres, kan legen bruke intraplikale eller intraartikulære kortikosteroidinjeksjoner. Imidlertid ser denne tilnærmingen ut til å ha bedre resultater hos unge mennesker og hos pasienter med bare kortsiktige symptomer.
Hvis ikke-operative tiltak mislykkes, bør kirurgi vurderes. Dette er ofte det eneste alternativet hvis tilstanden har blitt kronisk og / eller plica har gjennomgått irreversible morfologiske endringer. Operasjonen vil innebære en artroskopi der plica fjernes. Det er viktig å fjerne hele plica for å unngå fibrose eller reformasjon av en plica-lignende struktur etterfulgt av tilbakefall av smerte og symptomer. Imidlertid bør kapselintegritet og retinakulære strukturer opprettholdes nøye mens du resekterer plica, da skade kan føre til patella subluksasjon. En annen mulig komplikasjon som ofte settes med plikakirurgi, er overdreven intraartikulær blødning. Derfor anbefales hemostase ved bruk av elektro-kauteri under operasjonen for å unngå postoperativ hemartrose. Før synovial plica-reseksjonen er det også viktig å først adressere mulige andre intraartikulære patologier som finnes hos pasienten. Det kan også være nødvendig å fjerne retinacular-bandene helt for å garantere suksess.
Postoperativ rehabilitering etter plica-reseksjon går vanligvis raskt. Fysioterapi anbefales fra 48 til 72 timer etter operasjonen, for å forhindre intraartikulær arrdannelse og stivhet. NSAIDs kan foreskrives for å redusere risikoen for intraartikulær fibrose og for å beskytte mot gjentakelse av plica. De fleste pasienter kan gjenoppta sportslige aktiviteter innen 3 til 6 uker. Likevel er en viss variasjon i restitusjonstid mulig, og pasienter bør sørge for å tillate full gjenoppretting før de starter på nytt fysisk aktivitet eller sport.
Den totale suksessgraden for plica-reseksjon er generelt god og vil hovedsakelig avhenge av om plica er den eneste patologien eller ikke. Tilknyttede patologier, som patello-femoral chondromalacia, vil redusere sannsynligheten for suksess.
Håndtering av fysioterapi
Konservativ behandling av synovial plica syndrom består først av smertelindring med NSAIDs og gjentatt kryoterapi på dagtid ved bruk av ispakker eller ismassasje, for å redusere innledende betennelse. Andre tiltak vil omfatte å begrense skjerpende aktiviteter ved å endre de daglige fysiske bevegelsene for å redusere repeterende bevegelse og forlengelsesbevegelser og ved å korrigere biomekaniske abnormiteter (stramme hamstrings, svake quads). I tillegg kan mikrobølge diatermi, fonophorese, ultralyd og / eller friksjonsmassasje vurderes. Friksjonsmassasje brukes også i denne terapien for å bryte ned arrvev. Noen ganger kan immobilisering av kneet i utvidet stilling i noen dager være nyttig, samt å unngå vedlikehold av kneet i bøyd stilling i lengre perioder.
Når den akutte betennelsen er redusert, blir fysisk terapi kan startes, med sikte på å redusere trykkreftene ved å strekke øvelser og ved å øke quadriceps styrke og hamstring fleksibilitet.
Denne behandlingen anbefales vanligvis de første 6-8 ukene etter første undersøkelse.
Den består i å styrke og forbedre fleksibiliteten til musklene ved siden av kneet, for eksempel quadriceps, hamstrings, adduktorer, bortførere, M Gastrocnemius og M Soleus.
Nøkkelkomponentene i rehabiliteringsprogrammet vil innebære fleksibilitet, trening i kardiovaskulær tilstand, styrking og retur til ADL.
- En øvelse for å gjenvinne fleksibilitet i forlengelsen er den liggende passive kneekstensjonsøvelsen mens du legger en skumrulle under ankelen. Tyngdekraften vil bidra til å strekke kneet i maksimal forlengelse. Hvis mulig, kan du gjøre øvelsen vanskeligere ved å legge vekter på kneet foran.
- Quadriceps sett
- Utsatt passiv kneeforlengelse, legger seg på magen, med knær over benken (ben som ikke støttes).
- Rett beinheving
- Benpresser
- Også mini-knebøy, et turprogram, bruk av liggende eller stasjonær sykkel, et svømmeprogram, eller en elliptisk maskin er de mest vellykkede rehabiliteringsprogrammene.
Rehabiliteringsprogrammer vil ha størst suksess når de fokuserer på å styrke quadriceps muskler som er direkte festet til medial plica, og når man unngår aktiviteter som forårsaker medial plica irritasjon.
Den viktigste delen av quadriceps å trene er m. vastus mediale. Fullt utvalg av quadriceps-trening anbefales ikke fordi disse skaper overdreven patellarkompresjon ved 90 °. I stedet for beinhevinger og quadriceps-øvelser med kort bue ved 5 ° -10 °, bør det også utføres forsterkning av hofteadduktoren. Andre øvelser som skal utføres er tropp, gå opp og ned trappene og løpe fremover ..Andre viktige komponenter i denne behandlingen er et strekkprogram for disse musklene (quadriceps, hamstrings og gastrocnemius) og kneforlengelsesøvelser. Målet med disse kneekstensjonsøvelsene er styrking av tensormuskulaturen i leddkapselen. Men hvis pasienten har for mye smerte når han når terminal forlengelse, bør dette unngås. Denne konservative behandlingen er effektiv i de fleste tilfeller, men hos noen pasienter er det nødvendig å operere. I dette tilfellet er det nødvendig med en postoperativ terapi. Den postoperative behandlingen er identisk med den konservative behandlingen og startes vanligvis 15 dager etter operasjonen. Hovedmålet med fysioterapi i plica syndrom er å redusere smerte, maksimere ROM og øke muskelstyrken.
Type plica, alderen på pasienten og varigheten av symptomene vil i stor grad påvirke suksessraten for konservativ ikke-operativ behandling av plica syndrom. Det antas generelt at infrapatellar og lateral plica syndrom ikke er veldig lydhør over for fysioterapi og normalt vil kreve kirurgi. Suksess med konservativ terapi er også mer sannsynlig hos yngre pasienter med bare korte varighet av symptomer, da plica ennå ikke vil ha gjennomgått morfologiske endringer. Generelt sett er den generelle suksessen med ikke-kirurgisk behandling relativt lav, og fullstendig lindring av symptomer oppnås bare sjelden.
Ressurser
(nd). Hentet 12. 21. 2010 fra Physiothearpy i banff for kneet: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Medial synovial plica syndrom i kneet: en diagnostisk fallgruve hos ungdomsutøvere. TIDSSKRIFT OM PEDIATRISK ORTOPEDIKK – DEL B, 44-48.
Kenta, & Khanduja. (2009). Synovial plicae rundt kneet. Kneet, 97-102.
Lipton, & Roofeh. (2008, Juli). Det medisinske plica-syndromet kan etterligne gjentatte akutte hemartroser. HAEMOPHILIA, s. 862-862.
Tindel, & Nisonson. (1992). Plica syndromet. ORTOPEDISKE KLINIKER I NORD-AMERIKA, 613-618.