Alkuperäinen toimittaja – Nel Breyne -operaattorit – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson ja Rachael Lowe
*** Muokkaaminen prosessissa – palaa myöhemmin myöhemmin päivitettyjen tietojen saamiseksi ***
Määritelmä / kuvaus
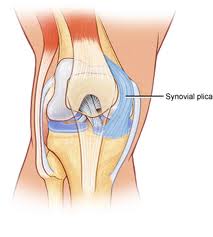
Synoviaalinen plica on hyllyn muotoinen kalvo polvilumpion nivelen välissä. sääriluun reisiluun. Plicae koostuu olennaisesti mesenkymaalisesta kudoksesta, joka muodostuu polvessa alkion kehitysvaiheen aikana. Tämä kudos muodostaa kalvot, jotka jakavat polven 3 osastoon: mediaaliseen ja lateraaliseen tibiofemoraaliseen osastoon ja suprapatellaariseen bursaan. Tämä kudos alkaa yleensä kääntyä (taittua sisäänpäin) sikiön kasvun 8-12 viikossa ja lopulta resorboituu, jolloin distaalisen reisiluun ja proksimaalisen sääriluun epifyysin väliin jää yksi tyhjä alue: yksi polviontelo. Sikiön liike kohdussa edistää tätä resorptiota. Silti monissa yksilöissä mesenkymaalinen kudos ei ole täysin resorboitunut ja näin ollen polvinivelen kavitaatio pysyy epätäydellisenä. Tuloksena on, että näillä yksilöillä voidaan havaita plicae, jotka edustavat polvinivelen nivelkalvon sisäänpäin taittumia. Onteloiden erottelu eri tasoilla näkyy ihmisen polvessa. Plikaeita on arvioitu olevan noin 50 prosentissa väestöstä.
Synoviaalisten plicae-elementtien joustava luonne sallii sääriluun ja reisiluun nivelen normaalin liikkumisen rajoituksetta. Kuitenkin toistettaessa samaa polviliikettä liian usein, kuten taivuttamalla ja suoristamalla polvi, tai polvivamman sattuessa nämä plikat voivat ärtyä ja tulehtua. Tämä voi johtaa häiriöön, jota kutsutaan plica-oireyhtymäksi. Se viittaa polven sisäiseen häiriöön, joka estää polvinivelen normaalin toiminnan.
Se on mielenkiintoinen ongelma, erityisesti lapsilla ja nuorilla, ja se ilmenee, kun muuten normaalista rakenteesta polvessa tulee polven kipu. loukkaantumiseen tai liikakäyttöön. Diagnoosi voi joskus olla vaikeaa, koska epäspesifisen etu- tai antero-mediaalisen polvikivun pääoire voi viitata erilaisiin polven häiriöihin. Mutta jos plica on epäilemättä diagnosoitu polvikivun lähteeksi, sitä voidaan hoitaa oikein.
Kliinisesti tärkeä anatomia
Katso yksityiskohtainen anatomia polvesta
Plica-tyypit
Polvessa voidaan erottaa 4 plicae-tyyppiä, riippuen polvinivelen onteloiden anatomisesta sijainnista: suprapatellar, mediopatellar, infrapatellar ja lateral plicae. Viimeistä nähdään harvoin, joten sen olemassaolosta tai sen tarkasta luonteesta on jonkin verran kiistaa. Polvinivelen plicae voi vaihdella rakenteeltaan ja kooltaan; ne voivat olla kuituisia tai rasvaisia, pitkittäisiä tai puolikuun muotoisia.
Suprapatellar plica
Suprapatellar plica, jota kutsutaan myös nimellä plica synovialis suprapatellaris, superior plica, supramedial plica , mediaalinen suprapatellaarinen plica tai väliseinä on kaareva, puolikuun muotoinen väliseinä, joka yleensä on suprapatellaarisen bursa ja polven sääriluun ja nivelen välissä. Se kulkee alaspäin reisiluun metafyysin etupuolella olevasta synoviumista nelijalkaisen jänteen takapuolelle, työntämällä polvilumpion yläpuolelle, sen vapaa raja näyttää terävältä, ohuelta, aaltoilevalta tai kouristetulta normaaleissa olosuhteissa. Tämäntyyppinen plica voi olla kaareva tai perifeerinen kalvo aukon, nimeltään porta, ympärillä. Se sekoittuu usein mediaaliseen plica-osaan. Koska suprapatellaarinen plica on kiinnitetty etupäässä nelipään jänteeseen, se muuttaa ulottuvuutta ja suuntaa polvea liikuttaessa.
Artroskooppisten tutkimusten perusteella suprapatellar plicae voidaan yleensä luokitella sijainnin ja muodon mukaan erityyppisiin. Kim ja Choe (1997) ovat erottaneet seuraavat 7 tyyppiä;
- Ei ole teräviä reunoja.
- Vestigial Plica, jossa ulkonema on alle 1 mm. Katosi ulkoisella paineella
- Medial Plica makaa suprapatellaarisen pussin mediaalisella puolella
- Lateral Plica makaa suprapatellar pussin sivupuolella
- Arch Plica läsnä mediaalisesti, sivusuunnassa ja etupuolella, mutta ei reisiluun etupuolella
- Hole Plica, joka ulottuu kokonaan suprapatellaarisen pussin poikki, mutta jossa on keskeinen vika.
- Täydellinen Plica jakamalla suprapatellaarinen pussi kahteen erilliseen osastoon
Medial patella plica
Mediaalinen patella plica tunnetaan myös nimellä plica synovialis mediopatellaris, mediaalinen synoviaalihylly, plica alaris elongata, mediaalinen parapatellar plica, meniscus patella tai sen kahden ensimmäisen kuvauksen jälkeen Iionin nauhana tai Aokin reunana. Se löytyy nivelen keskiseinää pitkin.Se kiinnittyy alempaan polvilumpioon ja alempaan reisiluuhun ja ylittää suprapatellaarisen plican, jotta se työnnetään infrapatellar-rasvatyynyä ympäröivään synoviumiin. Sen vapaalla rajalla voi olla erilainen ulkonäkö. Koska mediaalinen plica on kiinnittynyt rasvanippaa ja ligamentum patellaea peittävään nivelen alueeseen, se muuttaa myös ulottuvuutta ja suuntaa polven liikkeen aikana. Mediaalisen plican tiedetään olevan yleisimmin loukkaantunut plica anatomisen sijaintinsa vuoksi, ja yleensä tämä plica on osallisena kuvattaessa plica-oireyhtymää.
Samoin kuin suprapatellar plicae, mediaalinen plicae on myös luokiteltavissa ulkonäön perusteella. Kim ja choe ovat määrittäneet seuraavat 6 tyyppiä:
- Mediaaliseinässä ei ole nivelkalvoa
- Vestigiaalinen Alle 1 mm: n nivelkalvon korkeus, joka häviää ulkoisen paineen kanssa
- Hylly Täysi taitto terävällä vapaalla marginaalilla.
- Reduplicated Kaksi tai useampia yhdensuuntaisia hihansuita. Ne voivat olla erikokoisia.
- Fenestra Hylly sisältää keskeisen vian
High-Riding Hyllyn kaltainen rakenne, joka kulkee polvilumpion takaosan edessä, asennossa, johon en voinut koskettaa reisiluun alue.
Kukin tyyppi on jaettu koon ja reisiluun kondyylin suhteen polven taipumisella ja jatkeella:
A – Kapea kosketukseton (ei koskaan kosketa reisiluun kondyyliä).
B – Keskikokoinen kosketus (koskettaa kondyleja polviliikkeillä).
C – Leveä peite (peittää reisiluun kondyylin).
Infrapatellar plica
Infrapatellar plica kutsutaan myös nimellä ligamentum mucosum, plica synovialis infrapatellaris, alempi plica tai anterior plica. Se on synoviumin taitto, joka tulee kapealta pohjalta interondylar-lovessa, joka ulottuu distaalisesti etureunan ristisolun (ACL) eteen ja työntyy infrapatellaarisen rasvatyynyn alaosaan. Infrapatellaarinen plica on usein vaikea erottaa ACL: stä. Enimmäkseen se näkyy ohuena, narun kaltaisena, kuitunauhana. Infrapatellaarista plicaa pidetään yleisin plica ihmisen polvessa. Keskustelua käydään parhaillaan siitä, onko tämä plica rakenteellisesti tärkeä säännöllisen polven liikkeelle vai onko se tarpeeton.
Infrapatellaaristen plicae-luokitus voi olla seuraava:
- Ei ole Ei synoviaalinen taite reisiluun kondyylien välillä.
- erillinen Täydellinen nivelkalvo, joka oli erillinen etummaisesta ristisivusta (ACL).
- Split Synovial fold, joka on erillinen ACL: stä, mutta on myös jaettu kahteen tai useampaan naruun.
- Pystysuora väliseinä Täydellinen nivelkaltainen taitto tht kiinnitetään ACL: ään ja jaetaan nivel mediaalisiin ja lateraalisiin osastoihin.
- Fenestra Pystysuora väliseinämalli, joka sisältää reiän tai vian.
Lateral plica
Sivusuuntainen plica tunnetaan myös nimellä plica synovialis lateralis tai lateraalinen para-patellar plica. Se on pitkittäinen, ohut ja sijaitsee 1-2 cm sivusuunnassa polvilumpion kanssa. Se on muodostettu synoviaalisena taitoksena sivuseinämää pitkin popliteus-hiatuksen yläpuolella, joka ulottuu alemmaksi ja työntyy infrapatellaarisen rasvatyynyn synoviumiin. Jotkut kirjoittajat epäilevät, onko se todellinen välijäännös jäännös alkion kehitysvaiheesta vai onko se johdettu parapatellaarisesta rasva-nivelkalvosta.
Tämän tyyppistä plicaa nähdään vain harvoin; sen esiintyvyys on selvästi alle 1%.
Epidemiologia / etiologia
Nivelkalvot ovat useimmiten oireettomia ja niillä ei ole juurikaan kliinisiä seurauksia. Ne voivat kuitenkin tulla oireenmukaisiksi loukkaantuneina tai ärtyneinä. Tämä voi johtua erilaisista olosuhteista, kuten suorasta traumasta tai iskuista plikaan, tylsästä traumasta, vääntyvistä vammoista, toistuvasta polven taipumisesta ja jatkamisesta, lisääntyneestä aktiivisuustasosta, vastus medialis -lihaksen heikkoudesta, nivelsisäisestä verenvuodosta, osteokondriitista dissekaanit, repeytynyt meniski, krooninen tai ohimenevä synoviitti. Kun alkuperäinen vamma on parantunut, potilaat voivat olla oireettomia jonkin aikaa, mutta sitten yhtäkkiä etupolven kipu voi kehittyä viikkoa tai kuukausia myöhemmin.
Termiä plica-oireyhtymä viittaa polven sisäiseen häiriöön, joka johtuu tulehduksesta tai loukkaantumisesta suprapatellaarista, mediaalisesta patellarista tai lateraalisesta plica-alueesta tai näiden kolmen yhdistelmästä ja joka estää nivelen normaalin toiminnan. polvinivel. Mediaalisen plican tiedetään olevan yleisimmin loukkaantunut plica anatomisen sijaintinsa vuoksi. Infrapatellaarinen plica ei yleensä ole epäselvä plica-oireyhtymän esiintymisessä. Plica-oireyhtymä on siis usein seurausta polven liiallisesta käytöstä, ja siksi sitä esiintyy usein ihmisillä, jotka harjoittavat toistuvia taipumista ja pidennystä osoittavia liikkeitä, kuten pyöräilyssä, juoksussa, joukkuelajeissa, voimistelussa, uinnissa ja soutuissa. on erityisen yleistä murrosikäisillä urheilijoilla.
Raportoitu ilmaantuvuus synovial plicaeissa osoittaa suurta vaihtelua, samoin kuin plica-oireyhtymän ilmaantuvuus. Nämä erot johtuvat pääasiassa yksittäisten tutkijoiden tulkinnoista sekä nimikkeistön ja arviointimenettelyjen eroista.
Ominaisuudet / kliininen esitys
Normaaleissa olosuhteissa nivelkalvot ovat ohuita, vaaleanpunaisia ja joustavia. Mikroskoopin alla ne ovat näkyvissä yhtenäisten tai päällekkäisten synoviaalisolujen vuorauksena sidekudoksen stroomassa, joka sisältää lukuisia pieniä verisuonia ja kollageenikuituja, mutta ei elastisia kuituja. Tämän avulla plicae voi muuttaa kokoa ja muotoa polven liikkeen aikana.
Kun plica muuttuu patologiseksi, kudoksen tavanomaiset ominaisuudet muuttuvat tulehdusprosessin takia. Ne voivat muuttua hypertrofisiksi, lisätä vaskulaarisuutta, hyalinisoitumista ja menettää tyypilliset ominaisuutensa löysänä ja joustavana sidekudoksena. Tämän seurauksena niistä voi myös tulla edematoottisia, sakeutuneita ja fibroottisia, ja ne varmasti puuttuvat normaaliin reisiluun ja reisiluun normaaliin liikkeeseen. Erityisesti mediaalinen polvilumpio voi taipua polven taipuessa trochlean ja mediaalisten reisiluun kondylien poikki tai törmätä mediaalisen polvilumpion kasvun ja mediaalisen kondyylin väliin. Ajan myötä tämä voi johtaa mediaalisen polvilumpion ja rintakehän ruston pehmenemiseen, rappeutumiseen (kondromalasia) tai jopa eroosioon. Plica tunkeutuu polvilumpion ja reisiluun niveliin (yleensä 30 ° – 50 ° taivutuksen välillä), subluksoiden edelleen mediaalisen reisiluun kondyylin yli. Sama mekanismi voidaan nähdä patologisella sivusuunnassa, mutta siinä tapauksessa se vaikuttaa sivusuunnassa olevaan reisiluun kondyliin. Patologinen suprapatellaarinen plica törmää nelipään jänteen ja reisiluun trohlean väliin.
Plica-oireyhtymä voi aiheuttaa useita oireita, kuten kipua, napsautusta, ponnahtamista, effuusiota, paikallista turvotusta, vähentynyttä liikerataa, ajoittaista mediaalista nivelkipua, polven ja reisiluun nivelten epävakaus ja lukitus. Sitä havaitaan yleisemmin teini-ikäisillä ja nuorilla aikuisilla, vielä enemmän naisilla kuin miehillä.
Potilaat ilmoittavat usein, että oireet puuttuvat urheilutoiminnan alkuvaiheessa, mutta voivat ilmaantua yhtäkkiä ja voimistua asteittain . Niihin liittyy usein kipu, jota voidaan kuvata ajoittaiseksi, tylsäksi ja särkeväksi ja joka pahentuu, kun suoritetaan polvilumpion ja reisiluun kuormitustoimintoja, kuten kävely ylös tai alas portaita, kyykky, polvistuminen tai polven pitäminen joustetussa asennossa jonkin aikaa .
Oireiden ilmetessä niitä ei voida helposti erottaa muista nivelsisäisistä olosuhteista ja polvinivelen polven häiriöistä. Kipu voi sijaita eri paikoissa, kuten polven ylärenkaassa ja polvilumpion keskiosassa . Voit myös kuulla halkeilevia ääniä polvea pidennettäessä. Neliölihaksen supistumisen ja patatraaalisen pussin puristumisen yhdistelmä voi myös olla kivun syy, mikä tapahtuu usein plica-oireyhtymää sairastavilla potilailla on, että heillä on usein epävakauden tunne kävellessään yläkerrassa, alakerrassa tai rinteillä.
Sitä tulisi pitää potilaan oireiden ensisijaisena syynä vain, kun potilas ei reagoi patellofemoraalisen kivun asianmukaiseen hoitoon.
Differentiaalidiagnoosi
- Polvilumpion reisiluun oireyhtymä
- Patella bipartite
- Patellar väärinkäyttäytyminen
- Degeneratiivinen nivelsairaus
- Hoffa-oireyhtymä
- Sinding-Larsen-Johanssonin tauti
- Mediaalinen kollateraalisten nivelsiteiden nyrjähdys
- Osteokondriitti dissecans
- Pes anserinus bursiitti
- meniskaaliset kyyneleet
diagnostiset toimenpiteet
Koska patologisten plicae-oireiden kokemukset eivät ole spesifisiä, diagnostisen toimenpiteen tulisi pitää korkea epäilyksenalaisena ja työskentele ihanteellisesti syrjäytymisen kautta erottaakseen kaikki muut polven häiriöt.
- Fyysinen tutkimus: älä anna yksinomaisia tuloksia antero-mediaalisen kapselin tai suprapatellarisen pussin ympärillä olevan alueen mahdollisen arkuuden vuoksi suoralla palpatoinnilla.
- Provokaatiotesti: Voit käyttää provokaatiotestiä, joka simuloi olosuhteita, jotka voivat johtaa oireiden ilmaantumiseen. Näitä tuloksia pidetään positiivisina, jos testeistä johtuvat oireet ovat samanlaisia kuin potilaalla yleensä olevat oireet. Koska samankaltaiset oireet voivat kuitenkin liittyä myös muihin polvinivelen olosuhteisiin, tämä menetelmä ei myöskään anna yksiselitteistä tulosta.
- Radiografialla ei ole diagnostista arvoa sen määrittämiseksi, kärsivätkö potilaat plica-oireyhtymästä, koska röntgenkuva on negatiivinen. Silti radiografia voi olla hyödyllistä sulkea pois muut oireyhtymät, joissa oireet ovat yhteisiä plica-oireyhtymän oireiden kanssa (katso differentiaalidiagnoosi).Jos on oireenmukaisia plicae, se osoittaa hypertrofiaa ja tulehdusta. Tämä johtaa paksuuntumiseen ja lopulta fibroosiin. Jos fibroosi on merkittävä, nivelpinnassa ja subkondraalisessa luussa voi tapahtua muutoksia.
- Artroskooppista voi olla hyötyä, koska plica-oireyhtymä sekoitetaan usein kondromalaciaan tai mediaaliseen meniskin kyyneleeseen. Sivusuuntaista pneumoartrografiaa ja kaksoiskontrastartografiaa on käytetty vaihtelevalla menestyksellä. Yhdessä CT: n kanssa se voi paitsi visualisoida plican, mutta se osoittaa myös, onko impulssi läsnä. Tällä hetkellä se on kuitenkin lopetettu käytöstä toistettavien ja luotettavien tulosten saavuttamiseen liittyvien ongelmien ja säteilyaltistuksen vuoksi.
- Nykyään parhaat tulokset saavutetaan magneettikuvauksella. Useimmat plica-oireyhtymän tapaukset eivät vaadi ehdottomasti magneettikuvaa, mutta se voi auttaa sulkemaan pois muut patologiat, jotka voivat aiheuttaa polvikipua. Magneettikuvaus voi sulkea pois luun mustelmat, meniskin kyyneleet, nivelsiteet, rustoviat, OCD-leesiot,… jotka voivat naamioitua plica-oireyhtymäksi. MRI on hyödyllinen arvioimaan nivelkalvojen paksuuden ja pidennyksen, ja se voi myös havaita patologisen plican, varsinkin jos läsnä on nivelsisäinen effuusio.
Tulosmittaukset
Polvivamman ja nivelrikon tulospisteet ovat mittauslaite, jota voidaan käyttää polvivamman kulun ja hoitotulosten arviointiin.
Tutkimus
Yksi tärkeimmistä kohdista mediaalisen synoviaalisen plica-patologian diagnosoinnissa on sopivan historian saaminen potilaalta.
Kipua kuvataan usein tylsäksi kivuksi polven proksimo-mediaalisessa osassa ja polvilumpion reunalla. Usein siellä on sisäinen vesipisara ja merkkijono käsin kosketettavissa. Kipu lisääntyy aktiivisuuden, liikakäytön ja on käytännössä kiusallista yöllä. Suurimmalla osalla potilaista on valituksia, kun he tekevät portaita, kyykkyjä ja seisovat tuolilta, koska nämä liikkeet aiheuttavat stressiä patello-reisiluun nivelelle. Potilas voi myös valittaa kivusta pitkittyneiden istuntojaksojen jälkeen. Noin 50% potilaista kertoi meille, että he ovat tehneet harjoituksia toistuvalla taipumisella ja jatkeella. Toisen plican loukkaantuminen tai liikakäyttö voi aiheuttaa samat valitukset, mutta niitä havaitaan harvemmin.
Erityiset fyysiset testit mediaalisen plican diagnosoimiseksi sisältävät plica- ja mediopatellaariset plica-änkytystestit. Plica-änkytystesti ei kuitenkaan toimi, kun nivel on turvonnut. Muita tutkimusmenetelmiä, jotka voivat viitata mediaalisen plican esiintymiseen, ovat mediaalinen subluksoitumistesti, McMurrayn, Appleyn epävakauden testi ja Cabotin testi.
MPP-testi suoritetaan potilaan kanssa selkäasennossa ja polvi ojennettuna. Sitten manuaalinen voima kohdistetaan patellofemoraalisen nivelen alapäähän peukalolla tarkistaen arkuus. Jos tämä arkuus vähenee selvästi 90 asteen taivutuksessa samalla manuaalivoimalla, testi katsotaan positiiviseksi. Niveltulehdukseen verrattuna tämän testin herkkyys oli 89,5% ja spesifisyys 88,7%, diagnostiikkatarkkuudella 89,0%.
Muita provokaatiotestejä mediaalisen plica-oireyhtymän diagnooseille voivat olla polven jatkotesti tai taipumistesti. Aktiivista pidennystestiä varten sääriluun pidennys suoritetaan ikään kuin potkaisuliike. Testiä pidetään positiivisena, kun se on tuskallista, koska nelikulmaisen reisilihaksen plica on äkillisesti jännittynyt. Taivutustesti suoritetaan kääntämällä sääriluu nopeasti täyden pituuden asennosta taipumaksi ja keskeyttämällä heilahdus 30-60 ° of -joustossa. Testi on jälleen positiivinen, kun se on tuskallista, koska plica venytetään sitten nelipään lihaksen epäkeskeisellä supistuksella.
Plica-snap-testiä voidaan käyttää varmistamaan, onko mediaalinen plica ärsytystä. Mediaalisen nivelkalvon kosketuksen potilas makaa makuuasennossa tutkimuspöydällä molemmat jalat rentoina. Mediaalisen nivelkalvon kohdalla tutkija tapaa nivelsiteen pyörittämällä sormet plella-taittuman yli, joka sijaitsee polvilumpion mediaalisen rajan ja mediaalisen reisiluun kondyylin välissä. Sormen alla, joka rullaa suoraan taustalla olevaa mediaalista reisiluun kondyyliä vasten, nivelside esiintyy nauhamaisena kudoskerroksena. Testi on positiivinen, kun se toistaa oireita, kuten lievän kivun tunteen. Mutta vertaa sitä myös normaaliin polviin nähdäksesi, onko kivun määrässä eroa. On osoitettu, että se voi olla melko tuskallista joillekin potilaille, koska mediaalinen nivel ja nivelkalvo on hyvin innervoitunut.
Lääketieteellinen hoito
Plica-oireyhtymän hoito tulisi aluksi konservatiivinen tarjoamalla oireiden lieventämistä lepoon, tulehduskipulääkkeiden käytön ja fysioterapian avulla.Jos tämä hoito ei johda parantumiseen tai jos oireet pahenevat, lääkäri voi käyttää intraplikaalisia tai nivelten sisäisiä kortikosteroidi-injektioita. Tällä lähestymistavalla näyttää kuitenkin olevan parempia tuloksia nuorilla ja potilailla, joilla on vain lyhytaikaisia oireita.
Jos leikkaustoimenpiteet epäonnistuvat, on harkittava leikkausta. Tämä on usein ainoa vaihtoehto, jos tila on muuttunut krooniseksi ja / tai plica on käynyt peruuttamattomissa morfologisissa muutoksissa. Leikkaukseen sisältyy artroskopia, jossa plica poistetaan. On tärkeää, että koko plica poistetaan, jotta voidaan välttää fibroosi tai plica-tyyppisen rakenteen uudistuminen, jota seuraa kipu ja oireet. Kapselin eheys ja retinakulaariset rakenteet tulisi kuitenkin ylläpitää huolellisesti plica-resektion aikana, koska vahinko voi johtaa patellan subluksoitumiseen. Toinen mahdollinen komplikaatio, jota usein havaitaan plica-leikkauksessa, on liiallinen intraartikulaarinen verenvuoto. Siksi hemostaasia, jossa käytetään elektrokauteria, suositellaan leikkauksen aikana leikkauksen jälkeisen hemartroosin välttämiseksi. Ennen synoviaalista plica-resektiota on myös tärkeää käsitellä ensin potilaan muita mahdollisia nivelsisäisiä patologioita. Saattaa myös olla tarpeen poistaa retinacular bändit kokonaan taata menestys.
Leikkauksen jälkeinen kuntoutus plica-resektion jälkeen tapahtuu yleensä nopeasti. Fysioterapiaa suositellaan alkavan 48-72 tuntia leikkauksen jälkeen nivelen sisäisten arpien ja jäykkyyden estämiseksi. Tulehduskipulääkkeitä voidaan määrätä vähentämään intraartikulaarisen fibroosin riskiä ja suojaamaan plican uusiutumista. Useimmat potilaat voivat jatkaa urheilutoimintaa 3-6 viikon kuluessa. Palautumisaikojen vaihtelu on kuitenkin mahdollista, ja potilaiden on varmistettava, että ne palautuvat täydellisesti ennen fyysisen toiminnan tai urheilun aloittamista.
Plica-resektion yleinen onnistumisaste on yleensä hyvä ja riippuu pääasiassa siitä, onko plica ainoa patologia vai ei. Liittyvät patologiat, kuten patello-reisiluun kondromalasia, vähentävät onnistumisen todennäköisyyttä.
Fysioterapian hallinta
Synoviaalisen plica-oireyhtymän konservatiivinen hoito koostuu ensin kivunlievityksestä tulehduskipulääkkeillä ja toistuvasta kylmähoidosta päivällä käyttämällä jääpakkauksia tai jäähierontaa alkutulehdus. Muita toimenpiteitä ovat raskauttavan toiminnan rajoittaminen muuttamalla päivittäisiä fyysisiä liikkeitä toistuvien taipumisten ja jatkeiden liikkeiden vähentämiseksi ja korjaamalla biomekaaniset poikkeavuudet (tiukat hamstrit, heikot neloset). Lisäksi voidaan harkita mikroaaltojen diatermiaa, fonoforeesia, ultraääni- ja / tai kitkahierontaa. Kitahierontaa käytetään myös tässä terapiassa arpikudoksen hajottamiseksi. Joskus polven immobilisointi pitkässä asennossa muutaman päivän ajaksi voi olla hyödyllistä sekä välttää polven ylläpito taivutetussa asennossa pidempään.
Kun akuutti tulehdus on vähentynyt, fyysinen tulehdus Hoito voidaan aloittaa tähtäämällä puristusvoimien pienentämiseen venyttelyharjoituksilla ja lisäämällä nelipään voimaa ja takareiden joustavuutta.
Tätä hoitoa suositellaan yleensä ensimmäisten 6-8 viikon ajan ensimmäisen tutkimuksen jälkeen.
Se koostuu polven viereisten lihasten, kuten nivelpään, hamstringsin, adduktorien, sieppaajien, M Gastrocnemius ja M Soleus, joustavuuden vahvistamisesta ja parantamisesta.
Kuntoutusohjelman avainkomponentteihin kuuluvat joustavuus, sydän- ja verisuonitautien koulutus, vahvistaminen ja paluu ADL: ään.
- Harjoittelu pidennyksen joustavuuden palauttamiseksi on selkäpuolella oleva passiivinen polven pidennysharjoitus samalla kun asetat vaahtotelan nilkan alle. Painovoima auttaa venyttämään polvea maksimaalisesti. Jos mahdollista, voit vaikeuttaa harjoittelua asettamalla painot polven etunäkymään.
- Neliölihakset
- Altis passiivinen polven pidennysharjoitus, vatsan makuulla, polvet penkin päällä (jalka, jota ei tueta).
- suora jalka nostaa
- jalkaa painaa
- myös minikyykkyjä, kävelyohjelmaa, makuu- tai paikallaan olevan polkupyörän käyttöä, uintiohjelmaa tai mahdollisesti elliptinen kone ovat menestyneimmät kuntoutusohjelmat.
Kuntoutusohjelmilla on suurin menestys, kun keskitytään vahvistamaan suoraan mediaaliseen plica-alueeseen kiinnittyneitä nelipään lihaksia ja välttämään mediaalista plica-ärsytystä aiheuttavia toimintoja.
Tärkein kouluttautuva nelipään osa on m. vastus mediale. Neljän jalan hampaiden täydellistä harjoittelua ei suositella, koska ne aiheuttavat liiallisen patellan puristuksen 90 °: ssa. Sen sijaan suorien jalkojen kohotukset ja lyhytkaariset nelipäinen harjoitukset 5 ° -10 °: ssa, myös lonkan adduktorin vahvistaminen tulisi suorittaa. Muita suoritettavia harjoituksia ovat ryhmä, mene ylös ja alas portaita ja heittää eteenpäin.Muita tärkeitä tämän hoidon komponentteja ovat näiden lihasten venytysohjelma (nelipäinen, hamstrings ja gastrocnemius) ja polven pidennykset. Näiden polven pidennysharjoitusten tavoitteena on vahvistaa nivelkapselin tensorilihaksia. Mutta jos potilaalla on liikaa kipua päätepisteeseen päästessään, sitä tulisi välttää. Tämä konservatiivinen hoito on tehokasta useimmissa tapauksissa, mutta joillakin potilailla leikkaus on tarpeen. Tässä tapauksessa leikkauksen jälkeinen hoito on tarpeen. Leikkauksen jälkeinen hoito on identtinen konservatiivisen hoidon kanssa ja aloitetaan yleensä 15 päivää leikkauksen jälkeen. Plica-oireyhtymän fysioterapian päätavoitteena on vähentää kipua, maksimoida ROM ja lisätä lihasten voimaa.
Plica-tyyppi, ikä potilas ja oireiden kesto vaikuttavat suuresti plica-oireyhtymän konservatiivisen ei-operatiivisen hoidon onnistumisasteeseen. Yleensä uskotaan, että infrapatellaarinen ja lateraalinen plica-oireyhtymä eivät ole kovin reagoivia fysioterapiaan ja vaativat normaalisti leikkausta. Konservatiivisen hoidon onnistuminen on todennäköisempää myös nuoremmilla potilailla, joilla on vain lyhyt oireiden kesto, koska plica ei ole vielä kokenut morfologisia muutoksia. Yleensä ei-kirurgisen hoidon yleinen menestys on suhteellisen heikkoa, ja oireiden täydellinen lievitys saavutetaan vain harvoin.
Resurssit
(ei). Haettu 12. 21. 2010 Physiothearpy: ltä banff-polvessa: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Polven mediaalinen synoviaalinen plica-oireyhtymä: murrosikäinen nuoriso-urheilijoille. PEDIATRISEN ORTOPEDIAN LEHTI – OSA B, 44-48.
Kenta, & Khanduja. (2009). Nivelkalvot polven ympärillä. Polvi, 97-102.
Lipton, & Roofeh. (2008, Juli). Lääketieteellinen plica-oireyhtymä voi jäljitellä toistuvia akuutteja hemartrooseja. HAEMOPHILIA, s. 862-862.
Tindel, & Nisonson. (1992). Plica-oireyhtymä. POHJOIS-AMERIKAN Ortopediset klinikat, 613-618.