Oryginalny redaktor – Nel Breyne Najlepsi współtwórcy – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson i Rachael Lowe
*** Trwa edycja – wróć później po zaktualizowane informacje ***
Definicja / opis
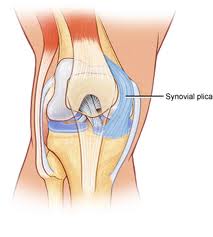
Błona maziowa to przypominająca półkę błona między błoną maziową rzepki a staw piszczelowo-udowy. Plicae składa się zasadniczo z tkanki mezenchymalnej, która tworzy się w kolanie podczas embriologicznej fazy rozwoju. Tkanka ta tworzy błony, które dzielą kolano na 3 przedziały: przyśrodkową i boczną piszczelowo-udową oraz kaletkę nadtwardówkową. Tkanka ta zwykle zaczyna ewolucjonować (fałdować się do wewnątrz) po 8-12 tygodniach wzrostu płodu i ostatecznie ulega resorpcji, pozostawiając pojedynczy pusty obszar między nasadą dystalną kości udowej a proksymalną kością piszczelową: pojedynczą jamę kolanową. Ruch płodu w macicy przyczynia się do tej resorpcji. Jednak u wielu osób tkanka mezenchymalna nie jest w pełni resorbowana, w wyniku czego kawitacja stawu kolanowego pozostaje niepełna. W rezultacie u tych osób można zaobserwować kosteczki, które reprezentują wewnętrzne fałdy błony maziowej stawu kolanowego. W ludzkim kolanie widoczne są różne stopnie oddzielenia ubytków. Szacuje się, że plicae występuje u około 50% populacji.
Elastyczny charakter kostki maziowej umożliwia normalny ruch kości stawu piszczelowo-udowego bez ograniczeń. Jednak w przypadku zbyt częstego powtarzania tego samego ruchu kolana, takiego jak zginanie i prostowanie kolana, lub w przypadku urazu kolana, te kostki mogą ulec podrażnieniu i zapaleniu. Może to spowodować zaburzenie zwane zespołem plica. Odnosi się do wewnętrznego uszkodzenia stawu kolanowego, które uniemożliwia normalne funkcjonowanie stawu kolanowego.
Jest to interesujący problem, szczególnie obserwowany u dzieci i młodzieży i pojawia się, gdy normalna struktura kolana staje się źródłem bólu kolana z powodu obrażeń lub nadużyć. Diagnoza może być czasami trudna, ponieważ główny objaw niespecyficznego bólu przedniego lub przednio-środkowego kolana może wskazywać na różne zaburzenia kolana. Ale jeśli ponad wszelką wątpliwość zdiagnozowano plikę jako źródło bólu kolana, można ją leczyć prawidłowo.
Klinicznie istotna anatomia
Szczegółową anatomię można znaleźć w artykule Kolano
Rodzaje kostek
W stawie kolanowym można wyróżnić 4 typy kostek, w zależności od anatomicznego umiejscowienia w jamach stawu kolanowego: nadgarstkowe, śródbrzuszne, podskrzydłowe i boczne. Ten ostatni jest rzadko widywany, dlatego istnieją pewne kontrowersje co do jego istnienia lub dokładnej natury. Plicae w stawie kolanowym może mieć różną budowę i rozmiar; mogą być włókniste lub tłuste, podłużne lub w kształcie półksiężyca.
Płytka nadtwardówkowa
Płytka nadtwardówkowa, określana również jako plica synovialis suprapatellaris, plica superior, plica supramedial , przyśrodkowa płytka lub przegroda nadbródkowa jest kopulastą przegrodą w kształcie półksiężyca, która zazwyczaj znajduje się między kaletką nadbródkową a stawem piszczelowo-udowym kolana. Biegnie w dół od błony maziowej po przedniej stronie przynasady kości udowej do tylnej strony ścięgna mięśnia czworogłowego, sięgając powyżej rzepki. W normalnych warunkach jej wolna granica jest ostra, cienka, falista lub karbowana. Ten rodzaj osnowy może występować jako łukowata lub obwodowa błona wokół otworu, zwanego porta. Często łączy się z przyśrodkową płytką. Ponieważ kostka nadgarstkowa jest przymocowana do przodu do ścięgna mięśnia czworogłowego, zmienia rozmiar i orientację podczas ruchu kolana.
W oparciu o badania artroskopowe, kostki nadbródkowe można ogólnie podzielić na różne typy według lokalizacji i kształtu. Kim i Choe (1997) wyróżnili następujące 7 typów;
- Brak Brak fałd o ostrych krawędziach.
- Szczątkowa płytka z wysunięciem mniejszym niż 1 mm. Zniknęła pod wpływem nacisku zewnętrznego
- Przyśrodkowa płytka leżąca po środkowej stronie woreczka nadtwardówkowego
- Boczna płytka leżąca po bocznej stronie torebki nadtwardówkowej
- Obecna Arch Plica przyśrodkowo, bocznie i do przodu, ale nie nad przednią kością udową.
- Otwór Plica rozciągający się całkowicie w poprzek worka nadtwardówkowego, ale z centralnym ubytkiem.
- Kompletna płytka dzieląca worek nadtwardówkowy na dwie oddzielne komory
Przyśrodkowa płytka rzepki
Przyśrodkowa płytka rzepki jest również znana jako plica synovialis mediopatellaris, przyśrodkowa półka maziowa, plica alaris elongata, przyśrodkowa płytka przyścienna, łąkotka rzepka lub po jej dwóch pierwszych deskryptorach jako opaska Iiona lub półka Aoki. Znajduje się wzdłuż przyśrodkowej ściany stawu.Łączy się z dolną rzepką i dolną kością udową i przecina płytkę nadtwardówkową, aby wprowadzić ją do błony maziowej otaczającej poduszeczkę podszewkową. Jego wolna granica może mieć różny wygląd. Ponieważ płytka przyśrodkowa jest przyczepiona do błony maziowej pokrywającej poduszkę tłuszczową i więzadło rzepki, zmienia ona również wymiary i orientację podczas ruchu kolana. Wiadomo, że przyśrodkowa płytka jest najczęściej kontuzjowaną płytką ze względu na jej anatomiczne umiejscowienie i zwykle to ta plika jest implikowana przy opisywaniu zespołu plica.
Podobnie jak w przypadku miękiszu nadgarstkowego, kostka przyśrodkowa również może być klasyfikowana według wyglądu. Kim i choe zdefiniowali 6 następujących typów:
- Brak Brak półki maziowej na środkowej ścianie
- Szczątkowy Mniej niż 1 mm uniesienia maziówki, które znika pod wpływem nacisku zewnętrznego
- Półka Pełne zagięcie z ostrym wolnym marginesem.
- Ponowna duplikacja Dwa lub więcej sheves biegnące równolegle. Mogą mieć różne rozmiary.
- Fenestra Półka zawiera centralną wadę
High-Riding Struktura przypominająca półkę biegnąca przed tylną częścią rzepki, w pozycji, w której nie mogłem dotknąć kość udowa.
Każdy typ jest podzielony według rozmiaru i stosunku do kłykcia kości udowej z zgięciem i wyprostem kolana na:
A – Wąski bezdotykowy (nigdy nie styka się z kłykciem kości udowej).
B – Średni dotyk (dotyka kłykci podczas ruchu kolana).
C – Szerokie pokrycie (zakrywa kłykcie kości udowej).
Infrapatellar plica
Infrapatellar plica jest również nazywana jako więzadło mucosum, plica synovialis infrapatellaris, dolna plica lub przednia plica. Jest to fałd błony maziowej, który wywodzi się z wąskiej podstawy w wycięciu międzykłykciowym, rozciąga się dystalnie przed więzadłem krzyżowym przednim (ACL) i wchodzi w dolną część poduszeczki tłuszczowej podskórnej. Często trudno jest odróżnić płytkę podskórną od ACL. Przeważnie pojawia się jako cienki, podobny do sznurka, włóknisty pas. Płytka infrapatellar jest uważana za najpowszechniejszą plikę w kolanie człowieka. Trwa dyskusja, czy ta kostka jest strukturalnie ważna dla regularnych ruchów kolana, czy też jest zbędna.
Klasyfikacja podniebiennej kostki może wyglądać następująco:
- Brak Nie fałd maziowy między kłykciami kości udowej.
- Oddzielone Kompletna fałda maziowa oddzielona od więzadła krzyżowego przedniego (ACL).
- Dzielona fałda maziowa, która jest oddzielona od ACL, ale jest również podzielona na dwa lub więcej sznurów.
- Przegroda pionowa Kompletny fałd maziowy, który jest przymocowany do ACL i dzieli staw na przedziały środkową i boczną.
- Fenestra Pionowy wzór przegrody, który zawiera dziurę lub defekt.
Boczna plika
Boczna osłona jest również znana jako plika synovialis lateralis lub boczna para-rzepka plica. Jest podłużna, cienka i znajduje się 1-2 cm z boku rzepki. Tworzy się jako fałd maziowy wzdłuż ściany bocznej powyżej rozworu podkolanowego, rozciągając się do dołu i wsuwając się do błony maziowej poduszeczki tłuszczowej podniebiennej. Niektórzy autorzy wątpią, czy jest to prawdziwa pozostałość przegrody z embriologicznej fazy rozwoju, czy też pochodzi z okołozłogowej otyłości maziowej.
Ten rodzaj pliki można spotkać tylko w rzadkich przypadkach; częstość występowania znacznie poniżej 1%.
Epidemiologia / Etiologia
Plicae maziówkowe przeważnie przebiegają bezobjawowo i mają niewielkie znaczenie kliniczne. Jednak mogą one stać się objawowe, gdy zostaną zranione lub podrażnione. Może to być wynikiem różnych stanów, takich jak bezpośredni uraz lub uderzenie w kostkę, tępy uraz, skręcenia, powtarzające się zginanie i wyprostowanie kolana, zwiększony poziom aktywności, osłabienie mięśnia obszernego przyśrodkowego, krwawienie śródstawowe, zapalenie kostno-chrzęstne disekans, rozdarcie łąkotki, przewlekłe lub przemijające zapalenie błony maziowej. Po wyleczeniu pierwotnego urazu u pacjentów przez pewien czas mogą wystąpić objawy bezobjawowe, ale potem może pojawić się nagle po tygodniu lub po kilku miesiącach ból w przedniej części kolana.
Termin zespół plica jest używany w odniesieniu do wewnętrznego uszkodzenia kolana spowodowanego stanem zapalnym lub urazem nadgarstka, przyśrodkowej części rzepki lub bocznej lub połączenia tych trzech, co uniemożliwia normalne funkcjonowanie staw kolanowy. Ze względu na anatomiczne umiejscowienie wiadomo, że płytka przyśrodkowa jest najczęściej kontuzjowaną kostką. Zwykle nie ma wpływu na występowanie zespołu oskrzeli podskórnej. Zespół plica jest zatem często wynikiem nadmiernego używania kolana i dlatego często występuje u osób wykonujących ćwiczenia obejmujące powtarzające się ruchy zginająco-prostujące, takie jak te obserwowane podczas jazdy na rowerze, biegania, sportów zespołowych, gimnastyki, pływania i wioślarstwa oraz jest szczególnie powszechne u dorastających sportowców.
Opisywana zapadalność na plicae maziowej wykazuje duże zróżnicowanie, podobnie jak zapadalność na zespół plica. Różnice te są głównie wynikiem interpretacji poszczególnych badaczy oraz różnic w nazewnictwie i procedurze oceny.
Charakterystyka / Prezentacja kliniczna
W normalnych warunkach kostki maziowe są cienkie, różowe i elastyczne. Pod mikroskopem są widoczne jako wyściółka pojedynczych lub zredukowanych komórek maziowych leżących na zrębie tkanki łącznej, który zawiera liczne małe naczynia krwionośne i włókna kolagenowe, ale nie zawiera włókien elastycznych. Dzięki temu plastry mogą zmieniać rozmiar i kształt podczas ruchu kolana.
Kiedy plica staje się patologiczna, typowe cechy tkanki ulegają zmianie w wyniku procesu zapalnego. Mogą stać się hipertroficzne, wykazywać zwiększone unaczynienie, szklistość i tracić swoje typowe cechy luźnej i elastycznej tkanki łącznej. W rezultacie mogą również stać się obrzęknięte, pogrubione i zwłóknieniowe iz pewnością będą interweniować w normalny ruch rzepkowo-udowy.
Przewlekłe przypadki będą wykazywać metaplazję włóknisto-chrzęstną, zwiększającą kolagenizację i zwapnienie. W szczególności przyśrodkowa płytka rzepki może przebiegać cięciwą przez bloczek i kłykcie przyśrodkowe kości udowej lub uderzać między przyśrodkową płaszczyznę rzepki i przyśrodkową kłykcie podczas zginania kolana. Z biegiem czasu może to doprowadzić do zmiękczenia, zwyrodnienia (chondromalacja) lub nawet erozji chrząstki przyśrodkowej części rzepki i bloczka. Płytka wdziera się w staw rzepkowo-udowy (zwykle między 30 ° a 50 ° zgięcia), dalej podwichając nad kłykciem przyśrodkowym kości udowej. Ten sam mechanizm można zobaczyć w przypadku patologicznej płytki bocznej, ale w takim przypadku dojdzie do uszkodzenia kłykcia bocznego kości udowej. Patologiczna płytka nadbródkowa uderza między ścięgnem czworogłowym a bloczkiem kości udowej.
Zespół plica może powodować szereg objawów, takich jak ból, klikanie, trzaskanie, wysięk, miejscowy obrzęk, ograniczony zakres ruchu, przerywany ból przyśrodkowego stawu, niestabilność i zablokowanie stawu rzepkowo-udowego. Występuje częściej u nastolatków i młodych dorosłych, zwłaszcza u kobiet niż u mężczyzn.
Pacjenci często zgłaszają, że we wczesnych fazach aktywności sportowej objawy nie występują, ale mogą pojawić się nagle i stopniowo się nasilać . Często towarzyszy im ból, który można opisać jako przerywany, tępy i bolesny, który nasila się podczas wykonywania czynności obciążających rzepkowo-udowych, takich jak chodzenie po schodach lub schodzenie po schodach, kucanie, klęczenie lub po utrzymaniu kolana w zgiętej pozycji przez pewien czas .
Kiedy objawy się pojawią, nie da się ich łatwo odróżnić od innych schorzeń wewnątrzstawowych i schorzeń stawu kolanowego. Ból może być zlokalizowany w różnych miejscach, np. w okolicy nadgarstkowej i środkowej przy wyprostowaniu kolana . Podczas zginania lub prostowania kolana można również usłyszeć odgłosy trzaskania. Przyczyną bólu może być również połączenie skurczu mięśnia czworogłowego i ucisku worka nad rzepką. Często u pacjentów z zespołem plica często występuje u nich poczucie niestabilności podczas chodzenia po schodach, schodach lub pochyłościach.
Powinno być traktowane jako główna przyczyna objawów pacjenta tylko wtedy, gdy pacjent nie reaguje na odpowiednie leczenie bólu rzepkowo-udowego.
Diagnostyka różnicowa
- Zespół rzepki kości udowej
- Dwudzielny zespół rzepki
- Wadliwe śledzenie rzepki
- Choroba zwyrodnieniowa stawów
- Zespół Hoffa
- Choroba Sindinga-Larsena-Johanssona
- Skręcenie więzadła pobocznego przyśrodkowego
- Rozwarstwienie osteochondritis
- Pes zapalenie kaletki maziowej anserinus
- Łzy łąkotki
Procedury diagnostyczne
Ponieważ objawy towarzyszące patologicznym mieszankom nie są specyficzne, procedura diagnostyczna powinna utrzymywać wysoki poziom podejrzliwości i najlepiej działa poprzez wykluczenie, aby odróżnić je od wszelkich innych schorzeń kolana.
- Badanie przedmiotowe: nie daje wyłącznych wyników z powodu możliwej tkliwości torebki przednio-przyśrodkowej lub obszaru wokół worka nadtwardówkowego przy bezpośrednim badaniu palpacyjnym.
- Test prowokacji: można zastosować test prowokacyjny, który symuluje warunki, które mogą prowadzić do wystąpienia objawów. Wyniki te zostaną uznane za pozytywne, jeśli objawy wynikające z badań są podobne do objawów, których zwykle doświadcza pacjent. Ponieważ jednak podobne objawy mogą być również związane z innymi schorzeniami stawu kolanowego, metoda ta również nie da jednoznacznego wyniku.
- Radiografia nie będzie miała wartości diagnostycznej w celu ustalenia, czy pacjenci cierpią na zespół plica, ponieważ zdjęcie rentgenowskie będzie ujemne. Jednak radiografia może być pomocna w wykluczaniu innych zespołów, w których objawy są wspólne z zespołem plica (patrz diagnostyka różnicowa).Jeśli pojawi się objawowa plicae, będzie to wykazywać przerost i stan zapalny. Doprowadzi to do zgrubienia i ostatecznie zwłóknienia. Jeśli zwłóknienie jest znaczne, mogą wystąpić zmiany w powierzchni stawowej i kości podchrzęstnej.
- Artroskopia może być pomocna, ponieważ zespół plica jest często mylony z chondromalacją lub naderwaniem łąkotki przyśrodkowej. Z różnym powodzeniem stosowano pneumoartrografię boczną i artrografię z podwójnym kontrastem. W połączeniu z TK może nie tylko wizualizować plikę, ale także pokazuje, czy występuje uderzenie. Jednak obecnie został on wycofany z użytku ze względu na problemy z uzyskaniem powtarzalnych i wiarygodnych wyników oraz narażeniem na promieniowanie.
- Obecnie najlepsze wyniki uzyskuje się przy użyciu skanów MRI. Większość przypadków zespołu plica absolutnie nie wymaga MRI, ale może pomóc wykluczyć inne patologie, które mogą powodować ból kolana. MRI może wykluczyć stłuczenia kości, łąkotki, urazy więzadeł, wady chrząstki, uszkodzenia OCD… które mogą udawać zespół pliki. MRI jest przydatne do oceny grubości i rozszerzenia kosteczek maziowych, a także może wykryć patologiczną płytkę, szczególnie jeśli obecny jest wysięk śródstawowy.
Miary wyników
Wynik urazu kolana i choroby zwyrodnieniowej stawów to instrument pomiarowy, który można wykorzystać do oceny przebiegu urazu kolana i wyników leczenia.
Badanie
Jednym z najważniejszych punktów w diagnozowaniu patologii błony maziowej błony maziowej przyśrodkowej jest uzyskanie odpowiedniego wywiadu od pacjenta.
Ból jest często opisywany jako tępy ból w bliższej i środkowej części kolana i wzdłuż brzegu rzepki. Często występuje obrzęk wewnętrzny i wyczuwalny dotyk struny. Ból nasila się wraz z aktywnością, nadużywaniem i jest praktycznie uciążliwy w nocy. Większość pacjentów skarży się na chodzenie po schodach, przysiady i wstawanie z krzesła, ponieważ te ruchy powodują obciążenie stawu rzepkowo-udowego. Pacjent może również skarżyć się na ból po dłuższym siedzeniu. Około 50% pacjentów informuje nas, że wykonywało ćwiczenia z powtarzalnym zginaniem i prostowaniem. Uraz lub nadużywanie drugiej pliki może powodować te same dolegliwości, ale są one widoczne rzadziej.
Specyficzne testy fizyczne do diagnozy pliki przyśrodkowej obejmują testy pliki i testy jąkania się ślinianki pośredniej. Jednak test jąkania plica nie zadziała, gdy staw jest spuchnięty. Inne metody badania, które mogą wskazywać na obecność przyśrodkowej kostki, obejmują test podwichnięcia przyśrodkowego, test McMurraya, test Appleyego na niestabilność i test Cabota.
Test MPP przeprowadza się z pacjentem w pozycji na wznak z wyprostowanym kolanem. Następnie kciukiem przykłada się siłę ręczną do dolno-przyśrodkowej części stawu rzepkowo-udowego, sprawdzając obecność tkliwości. Jeśli czułość wyraźnie zmniejszy się przy zgięciu pod kątem 90 ° przy zastosowaniu tej samej siły ręcznej, test uznaje się za pozytywny. W porównaniu z artroskopią czułość i swoistość tego testu wyniosły odpowiednio 89,5% i 88,7%, przy dokładności diagnostycznej 89,0%.
Innymi testami prowokacyjnymi w diagnostyce zespołu plica przyśrodkowej może być test wyprostu kolana lub test zgięcia. W przypadku aktywnego testu wyprostu wykonuje się szybkie wyprostowanie kości piszczelowej, tak jak podczas wykonywania ruchu kopiącego. Test jest uważany za pozytywny, gdy jest bolesny z powodu nagłego napięcia na płytce mięśnia czworogłowego uda. Test zginania polega na szybkim przechyleniu piszczeli z pozycji pełnego wyprostu do zgięcia i przerwaniu ruchu w zakresie od 30 do 60 ° zgięcia. Test jest ponownie pozytywny, gdy jest bolesny, ponieważ następnie następuje rozciągnięcie kostki z ekscentrycznym skurczem mięśnia czworogłowego.
Test zatrzaskowy Plica może być użyty do sprawdzenia, czy nie występuje podrażnienie przyśrodkowej kostki. Podczas badania palpacyjnego błony maziowej przyśrodkowej pacjent leży na stole do badań na wznak z rozluźnionymi nogami. W przypadku kostki maziowej przyśrodkowej badający dotyka więzadła, tocząc palcami po fałdzie kostki, który znajduje się między przyśrodkowym brzegiem rzepki a obszarem guzowatym przywodziciela kłykcia przyśrodkowego kości udowej. Pod palcem, który toczy się bezpośrednio po leżącym pod nim kłykcie przyśrodkowym kości udowej, więzadło będzie wyglądać jak fałd tkanki przypominający wstążkę. Wynik testu jest pozytywny, gdy odtwarza objawy, takie jak uczucie łagodnego bólu. Ale porównaj również to z normalnym kolanem, aby zobaczyć, czy istnieje różnica w natężeniu bólu. Wykazano, że u niektórych pacjentów może to być dość bolesne, ponieważ staw przyśrodkowy i błona maziowa są dobrze unerwione.
Postępowanie medyczne
Leczenie zespołu plica powinno być początkowo zachowawczy w łagodzeniu objawów poprzez odpoczynek, stosowanie NLPZ i fizjoterapię.W przypadku, gdy leczenie to nie przyniesie poprawy lub jeśli objawy nasilą się, lekarz może zastosować kortykosteroidy domięśniowe lub dostawowe. Wydaje się jednak, że takie podejście przynosi lepsze rezultaty u młodych ludzi i pacjentów z tylko krótkotrwałymi objawami.
Jeśli środki nieoperacyjne zawiodą, należy rozważyć operację. Jest to często jedyna opcja, jeśli stan stał się przewlekły i / lub plica uległa nieodwracalnym zmianom morfologicznym. Operacja obejmuje artroskopię, podczas której usuwa się płytkę. Ważne jest, aby usunąć całą kostkę, aby uniknąć zwłóknienia lub ponownego utworzenia struktury podobnej do kostki, a następnie nawrotu bólu i objawów. Należy jednak uważnie zachować integralność torebki i struktury siatkówki podczas wycinania kostki, ponieważ uszkodzenie może prowadzić do podwichnięcia rzepki. Innym możliwym powikłaniem często obserwowanym podczas operacji pliki jest nadmierne krwawienie śródstawowe. Dlatego podczas operacji zaleca się hemostazę z zastosowaniem elektrokauteryzacji, aby uniknąć pooperacyjnego wylewu krwi do stawów. Przed resekcją błony maziowej ważne jest również, aby w pierwszej kolejności zająć się możliwymi innymi patologiami wewnątrzstawowymi, które występują u pacjenta. Może być również konieczne całkowite usunięcie pasm retinularnych, aby zagwarantować sukces.
Rehabilitacja pooperacyjna po resekcji pliki zwykle przebiega szybko. Zaleca się fizjoterapię rozpoczynającą się od 48 do 72 godzin po zabiegu, aby zapobiec bliznowaceniu śródstawowemu i sztywności. NLPZ mogą być przepisywane w celu zmniejszenia ryzyka zwłóknienia śródstawowego i ochrony przed nawrotem kosteczek. Większość pacjentów może wznowić aktywność sportową w ciągu 3 do 6 tygodni. Jednak możliwa jest pewna zmienność czasu rekonwalescencji i pacjenci powinni upewnić się, że pozwolą na pełną regenerację przed ponownym rozpoczęciem aktywności fizycznej lub uprawiania sportu.
Ogólny wskaźnik powodzenia resekcji pliki jest ogólnie dobry i będzie zależał głównie od tego, czy plica jest jedyną patologią, czy nie. Powiązane patologie, takie jak chondromalacja rzepkowo-udowa, zmniejszają prawdopodobieństwo sukcesu.
Fizjoterapia
Zachowawcze leczenie zespołu błony maziowej polega przede wszystkim na uśmierzaniu bólu za pomocą NLPZ i wielokrotnej krioterapii w ciągu dnia z użyciem okładów z lodu lub masażu lodem początkowe zapalenie. Inne środki obejmują ograniczenie obciążających czynności poprzez zmianę codziennych ruchów fizycznych w celu zmniejszenia powtarzających się ruchów zginania i prostowania oraz korygowanie nieprawidłowości biomechanicznych (napięte ścięgna podkolanowe, słabe mięśnie czworogłowe). Dodatkowo można rozważyć zastosowanie diatermii mikrofalami, fonoforezy, ultradźwięków i / lub masażu tarciowego. W tej terapii stosuje się również masaż tarcia w celu rozbijania tkanki bliznowatej. Czasami pomocne może być unieruchomienie kolana w pozycji wyprostowanej na kilka dni, a także uniknięcie utrzymywania kolana w zgiętej pozycji przez dłuższy czas.
Po zmniejszeniu ostrego zapalenia można rozpocząć terapię, której celem jest zmniejszenie sił ściskających poprzez ćwiczenia rozciągające oraz zwiększenie siły czworogłowej i elastyczności ścięgien podkolanowych.
Zabieg ten jest zwykle zalecany przez pierwsze 6-8 tygodni po wstępnym badaniu.
Polega na wzmocnieniu i poprawie elastyczności mięśni przylegających do kolana, takich jak mięśnie czworogłowe, ścięgna podkolanowe, przywodziciele, odwodziciele, mięśnie mięśnia brzuchatego łydki i mięśnia solnego.
Kluczowe elementy programu rehabilitacji będą obejmować elastyczność, trening kondycji sercowo-naczyniowej, wzmocnienie i powrót do ADL.
- Ćwiczeniem mającym na celu odzyskanie elastyczności w wyproście jest ćwiczenie biernego wyprostu kolana na plecach z umieszczeniem wałka piankowego pod kostką. Grawitacja pomoże w maksymalnym rozciągnięciu kolana. Jeśli to możliwe, możesz utrudnić ćwiczenie, kładąc ciężarki na przedniej części kolana.
- Ćwiczenia mięśnia czworogłowego
- Ćwiczenia biernego wyprostu kolana na brzuchu, kładąc się na brzuchu, z kolanami nad ławką (noga bez podparcia).
- Unoszenie prostych nóg
- Wyciskanie nóg
- Również mini-przysiady, program spacerowy, korzystanie z roweru poziomego lub stacjonarnego, program pływania lub ewentualnie maszyna eliptyczna to najbardziej udane programy rehabilitacyjne.
Programy rehabilitacyjne odniosą największy sukces, gdy skupią się na wzmocnieniu mięśni czworogłowych, które są bezpośrednio przyczepione do przyśrodkowej kostki mięśniowej oraz przy unikaniu czynności powodujących podrażnienie przyśrodkowej kostki.
Najważniejszą częścią mięśnia czworogłowego do treningu jest m. vastus mediale. Nie zaleca się wykonywania pełnego zakresu treningu mięśnia czworogłowego, ponieważ powoduje to nadmierną kompresję rzepki pod kątem 90 °. Zamiast prostego unoszenia nóg i ćwiczeń z krótkim łukiem mięśnia czworogłowego pod kątem 5 ° -10 °, należy również wykonywać ćwiczenia wzmacniające przywodziciele biodra. Inne ćwiczenia do wykonania to skład, wchodzenie i schodzenie po schodach oraz rzucanie się do przodu.Inne ważne elementy zabiegu to program rozciągający na te mięśnie (mięsień czworogłowy, ścięgna podkolanowe i brzuchatego łydki) oraz ćwiczenia prostujące kolana. Celem tych ćwiczeń prostujących kolana jest wzmocnienie mięśni napinających torebki stawowej. Ale jeśli pacjent odczuwa zbyt duży ból podczas sięgania po ostateczne przedłużenie, należy tego unikać. To zachowawcze leczenie jest skuteczne w większości przypadków, ale u niektórych pacjentów konieczna jest operacja. W takim przypadku konieczna jest terapia pooperacyjna. Leczenie pooperacyjne jest identyczne z leczeniem zachowawczym i zwykle rozpoczyna się 15 dni po operacji. Głównym celem fizjoterapii w zespole plica jest zmniejszenie bólu, maksymalizacja ROM i zwiększenie siły mięśni.
Rodzaj pliki, wiek Pacjent i czas trwania objawów będą miały duży wpływ na wskaźnik powodzenia zachowawczego nieoperacyjnego leczenia zespołu plica. Powszechnie uważa się, że zespół infrapatellar i lateral plica nie reaguje zbytnio na fizjoterapię i zwykle wymaga operacji. Sukces leczenia zachowawczego jest również bardziej prawdopodobny u młodszych pacjentów, u których objawy utrzymują się tylko przez krótki czas, ponieważ plica nie przeszła jeszcze zmian morfologicznych. Ogólnie rzecz biorąc, ogólny sukces leczenia niechirurgicznego jest stosunkowo niski, a całkowite ustąpienie objawów jest osiągane rzadko.
Zasoby
(b.d.). Pobrano 12 21, 2010, z Physiothearpy in banff for the knee: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Zespół błony maziowej przyśrodkowej stawu kolanowego: pułapka diagnostyczna u dorastających sportowców. DZIENNIK ORTOPEDIKI PEDIATRYCZNEJ – CZĘŚĆ B, 44-48.
Kenta, & Khanduja. (2009). Kostka maziowa wokół kolana. Kolano, 97–102.
Lipton, & Roofeh. (2008, Juli). Medyczny zespół plica może naśladować nawracające ostre krwawienia do stawów. HAEMOPHILIA, pp. 862–862.
Tindel, & Nisonson. (1992). Zespół plica. KLINIKI ORTOPEDYCZNE AMERYKI PÓŁNOCNEJ, 613-618.