Pe această pagină:
- Ce este neoplazia endocrină multiplă tip 1?
- Cât de frecventă este MEN1?
- Cine este mai probabil să dezvolte MEN1?
- Care sunt complicațiile de a avea MEN1?
- Care sunt simptomele MEN1?
- Ce cauzează MEN1?
- Cum diagnosticează medicii MEN1?
- Cum tratează medicii MEN1?
- Cum poate ajuta consilierea genetică?
- Studii clinice pentru MEN1
Ce este neoplazia endocrină multiplă tip 1?
Neoplazia endocrină multiplă tip 1 (MEN1) este o afecțiune genetică rară care afectează în principal glandele endocrine . Situate în diferite părți ale corpului, aceste glande controlează producția de hormoni care dirijează multe procese ale corpului, inclusiv creșterea, digestia și funcția sexuală.
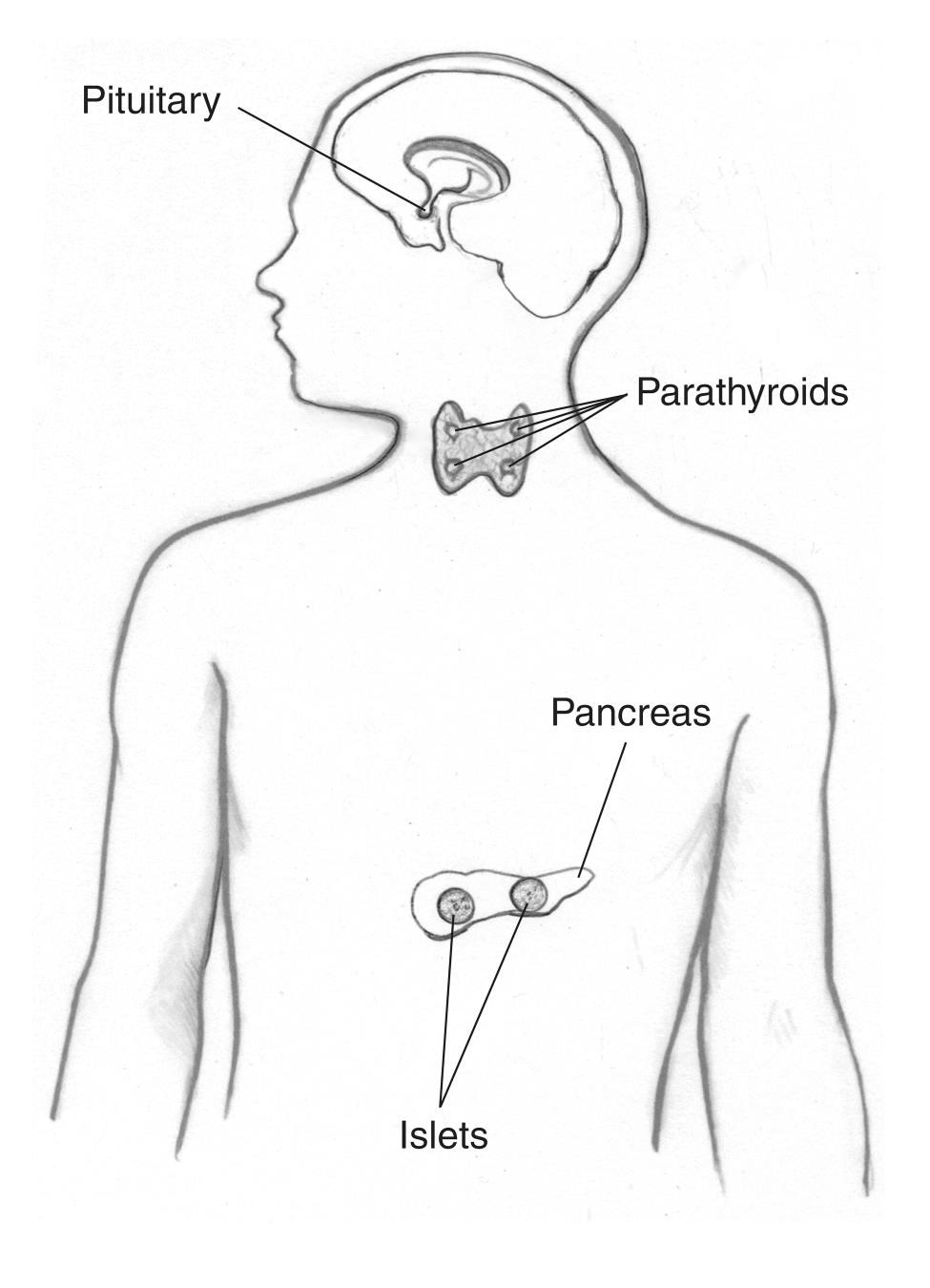
Denumit anterior Wermers sindrom, MEN1 determină dezvoltarea tumorilor în
- glandele paratiroide
- glanda pituitară
- pancreasul și alte părți ale tractului digestiv, cum ar fi duodenul și stomac
Persoanele cu MEN1 pot dezvolta și tumori – de obicei benigne (nu canceroase) – în alte glande endocrine și țesuturi ale corpului, inclusiv în piele. Tumorile multiple se dezvoltă adesea în același timp în diferite țesuturi.
Cât de frecventă este MEN1?
MEN1 este o afecțiune rară, moștenită, care apare la aproximativ 1 din 30.000 de persoane.1
Cine este mai probabil să dezvolte MEN1?
Un istoric familial al tulburării vă crește riscul. Dacă unul dintre părinții dvs. are gena pentru MEN1, aveți 50% șanse să moșteniți gena defectă.
MEN1 afectează în mod egal bărbații și femeile. Deși tulburarea poate afecta toate grupele de vârstă, primele simptome sunt în mod obișnuit legate de glandele paratiroide hiperactive și apar adesea la persoanele de la vârsta de 20 de ani. alte glande endocrine.
Care sunt complicațiile de a avea MEN1?
MEN1 determină dezvoltarea tumorilor în glandele endocrine și în alte părți ale corpului. Deși majoritatea acestor tumori sunt necanceroase, ele pot determina creșterea dimensiunilor glandelor afectate și devin hiperactive, producând prea mult hormon. În unele cazuri, o tumoare mare poate determina o glandă să devină subactivă sau să nu poată produce suficient hormon.
Complicațiile variază, în funcție de
- localizarea tumorilor
- dimensiunea tumorilor
- tipul de hormoni afectați, dacă există
- indiferent dacă tumorile sunt sau nu canceroase
nele tumori sunt nefuncționale, ceea ce înseamnă că nu produc hormoni. Când sunt mici, aceste tumori nu pot provoca complicații.
Glandele paratiroide
Aproximativ 95% dintre persoanele cu MEN1 dezvoltă tumori în glandele paratiroide până la vârsta de 50,2 ani. Aceste patru glande de mărimea mazării produc hormon paratiroidian, care ajută la menținerea echilibrului corect al calciului și fosforului în corpul dumneavoastră. În timp, MEN1 poate afecta toate cele patru glande.
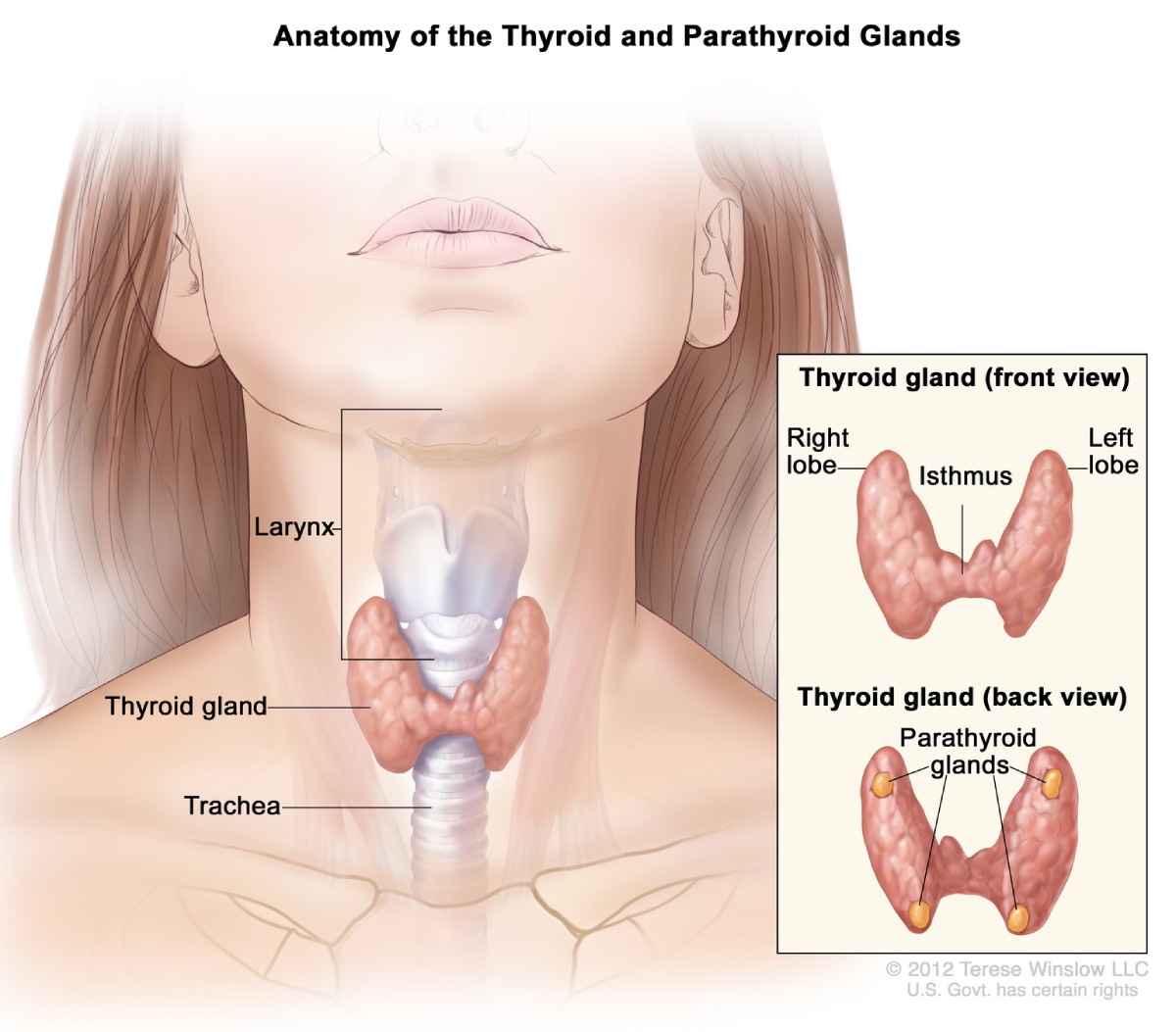
Hiperparatiroidism. Tumorile legate de MEN1 fac ca glandele paratiroide să devină hiperactive, producând prea mult hormon paratiroidian. Această afecțiune, numită hiperparatiroidism, este cea mai frecventă complicație asociată cu MEN1. Excesul de hormon paratiroidian face ca nivelurile de calciu din sânge să crească prea mult. Complicațiile pot include pierderea osoasă și pietre la rinichi.
Pancreasul și tractul digestiv
Aproximativ 40% dintre persoanele cu MEN1 dezvoltă cancere în pancreas, duoden sau în alte părți ale tractului digestiv. 2 Multe tipuri diferite de tumori mici se pot dezvolta în același timp. Multe dintre aceste tumori produc hormoni, în timp ce altele nu produc hormoni. Unele tumori pot fi canceroase.
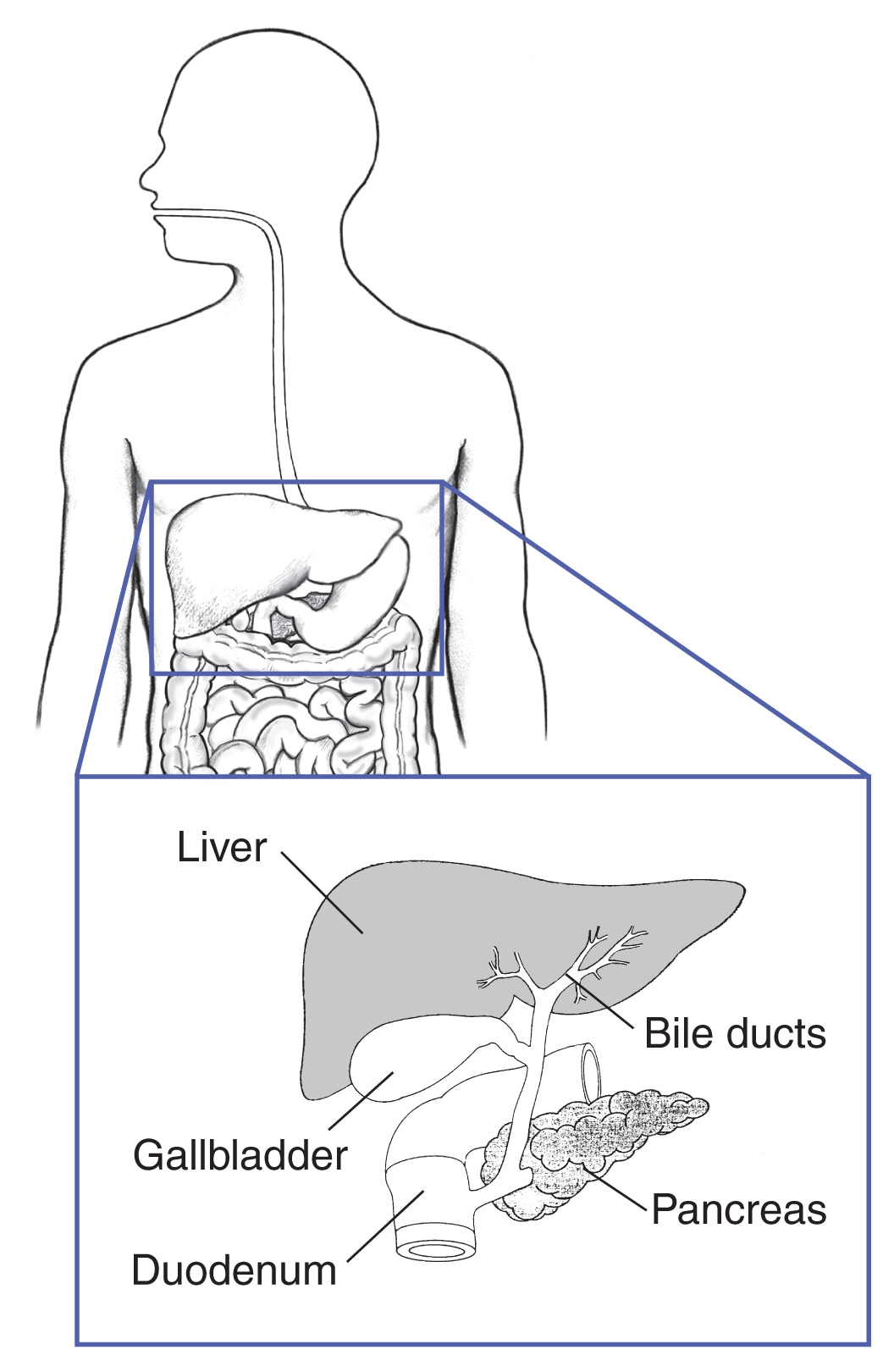
La persoanele cu MEN1, cele mai frecvente două tumori ale tractului digestiv sunt
- Gastrinoamele . Aceste tumori produc hormonul gastrină, care determină stomacul să elibereze acid care ajută stomacul să digere mâncarea. Prea multă gastrină poate provoca ulcere gastrice și diaree gravă, ducând la o afecțiune numită sindrom Zollinger-Ellison. Persoanele cu MEN1 au adesea multe gastrinoame mici – cel mai adesea în duoden, dar și în pancreas. În timp, unele dintre aceste tumori pot deveni canceroase.
- Insulinoamele. Aceste tumori se formează numai în pancreas, în celulele care produc hormonul insulină.Insulina controlează nivelul glicemiei (zahărului din sânge) prin mutarea glucozei în celule, unde poate fi utilizată pentru energie. Insulinoamele produc prea multă insulină, ducând la scăderea zahărului din sânge. Aceste tumori sunt aproape întotdeauna necanceroase și de obicei pot fi îndepărtate prin intervenție chirurgicală.
Alte tumori pancreatice mai rare se pot dezvolta și pot provoca alte complicații. Aceste tumori includ
- Glucagonomele. Aceste tumori determină celulele din pancreas să producă prea mult din hormonul glucagon, care crește glicemia.
- VIPomas. Aceste tumori determină celulele din pancreas să producă un hormon numit peptidă intestinală vasoactivă (VIP), care eliberează apă în intestin.
Hipofiza
Aproape 1 din 3 persoanele cu MEN1 dezvoltă tumori în partea din față a glandei pituitare, numită lobul anterior.2 La fel ca alte tumori hipofizare, aceste creșteri sunt adesea de dimensiuni mici și sunt aproape întotdeauna benigne.
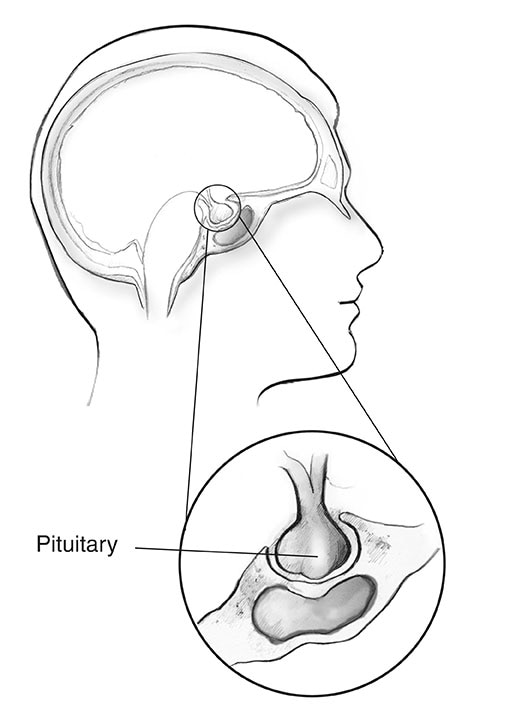
La persoanele cu MEN1, cele mai frecvente două tumori hipofizare sunt
- Prolactinoamele. Cea mai frecventă tumoare hipofizară la persoanele cu MEN1, prolactinoamele produc hormonul prolactină. În mod normal, acest hormon semnalează sânii femeilor să producă lapte în timpul sarcinii și alăptării. Femeile cu prolactinom pot observa scurgeri de lapte din sân (lor) (numite galactoree) atunci când nu sunt însărcinate sau alăptează. Complicațiile cauzate de a avea prea multă prolactină în sânge pot include infertilitatea și pierderea osoasă.
- Tumori care produc hormon de creștere (GH). Tumorile producătoare de GH sunt a doua cea mai frecventă tumoră hipofizară la persoanele cu MEN1.4 Excesul de GH determină creșterea dimensiunii oaselor și a altor țesuturi ale corpului, ceea ce poate provoca o afecțiune numită acromegalie. Problemele de sănătate conexe pot include artrita, sindromul tunelului carpian, tumorile colonului sau rectului și bolile de inimă.
Unele tumori pot produce atât prolactină, cât și GH. Alte tumori hipofizare mai rare pot produce alți hormoni, care pot duce la diferite simptome și complicații. Acești hormoni includ cortizolul, care vă ajută corpul să răspundă la stres și hormonii tiroidieni care afectează metabolismul.
Tumorile hipofizei care cresc în dimensiuni mari pot cauza alte probleme, ceea ce face dificilă funcționarea corectă a glandei pituitare. Aceste tumori pot împiedica glanda pituitară să producă suficienți hormoni, ducând la o afecțiune numită hipopituitarism. Tumorile pot apăsa și asupra țesuturilor cerebrale din apropiere, provocând dureri de cap și / sau probleme de vedere.
Alte tumori
MEN1 poate provoca, de asemenea, tumori în alte părți ale corpului. Exemplele includ
- tumori în alte glande endocrine, cum ar fi glandele suprarenale
- tumori carcinoide – tumori cu creștere lentă care se găsesc cel mai adesea în stomac, timus și plămâni
- tumori ale pielii și tumori sub piele, cel mai frecvent angiofibroame, lipome (tumori benigne formate din celule adipoase) și colagenoame (tumori care implică o proteină din piele numită colagen)
- meningioame și ependimoame —Tumorile celulelor care acoperă creierul și măduva spinării
Complicațiile pot varia, în funcție de tipul, dimensiunea și localizarea tumorii.
Care sunt simptomele din MEN1?
Simptomele MEN1 pot diferi de la persoană la persoană, chiar și între membrii familiei care au tulburarea. Vârsta la care apar semnele sau simptomele poate varia, de asemenea.
Tumorile paratiroide
Deoarece MEN1 afectează aproape întotdeauna glandele paratiroide, cele mai frecvente simptome timpurii sunt legate de excesul de hormon paratiroidian. Aceste simptome sunt adesea ușoare și nu pot fi observate de ani de zile. Acestea includ
- pietre la rinichi
- slăbiciune musculară
- oboseală
- creștere a setei și urinării
- depresie
- dureri la nivelul oaselor și articulațiilor
- probleme digestive și constipație

Alte tumori
Tumorile localizate în alte glande endocrine pot provoca alte simptome, cum ar fi
- ulcere stomacale
- reflux acid
- dureri abdominale
- diaree frecventă
- glicemie scăzută
- mâini și picioare mărite și umflate
Ce cauzează MEN1?
MEN1 este o tulburare moștenită cauzată cel mai adesea de o mutație a genei MEN1. Gena oferă instrucțiuni pentru producerea unei proteine numite menină, despre care se știe că joacă un rol în menținerea creșterii și divizării celulelor prea repede.
MEN1 este o tulburare autosomală dominantă. Aceasta înseamnă că un singur părinte trebuie să aibă gena defectă pentru a transmite tulburarea unui copil. Dacă un părinte are gena MEN1, fiecare copil are o șansă de 1 la 2 (50%) de a avea tulburarea.În aproximativ 1 din 10 cazuri, mutația nu este moștenită de la nici unul dintre părinți, ci se dezvoltă singură. Acesta este un proces natural, aleatoriu, care poate avea loc la oricine.4
Fiecare persoană din familie care are sindromul MEN1 are aceeași mutație. Studiind diferite familii cu MEN1, oamenii de știință au identificat sute de mutații diferite ale genei MEN1 care pot provoca tulburarea. Dacă aveți oricare dintre aceste mutații, sunteți considerat purtător al MEN1, chiar dacă nu aveți simptome.
Este important să știți dacă sunteți purtător, deoarece, chiar și fără simptome, este foarte probabil să dezvoltați unele tumori legate de MEN1 în viața ta. Este posibil să aveți deja tumori care nu au fost detectate dacă nu ați avut o evaluare amănunțită și puteți transmite tulburarea unui copil.
Dacă există o mutație MEN1 cunoscută în familia dvs. și testarea genetică arată că nu o purtați, apoi nu aveți sindromul MEN1. Este puțin probabil să dezvoltați tumori legate de MEN1 în timpul vieții și nu veți transmite tulburarea niciunui copil.
Cum diagnosticează medicii MEN1?
Medicul dumneavoastră vă va diagnostica ca având MEN1 dacă îndepliniți unul dintre aceste trei criterii5
- două sau mai multe tumori legate de MEN1 (tumori în glandele paratiroide, glanda pituitară și pancreas sau în altă parte a tractului digestiv)
- o tumoare legată de MEN1 și o rudă de gradul I (un părinte, un frate sau o soră sau un copil) care a fost diagnosticată clinic ca având MEN1
- o mutație MEN1, chiar dacă aveți fără semne sau simptome ale MEN1
Testarea genetică pentru mutația MEN1
Testarea genetică vă va ajuta să aflați dacă aveți o mutație genetică cunoscută a provoca MEN1. Testarea este recomandată pentru 5
- persoanelor care au două sau mai multe tumori endocrine legate de MEN1 sau alte semne sau simptome ale MEN1
- tuturor rudelor de gradul întâi ale unei persoane care are Mutația genei MEN1
Un diagnostic precoce vă va ajuta să vă monitorizați simptomele și să rezolvați problemele înainte ca acestea să devină grave. Testarea genetică pentru o mutație familială cunoscută poate fi adecvată începând cu vârsta de 5 ani, deoarece, în cazuri rare, copiii cu MEN1 pot dezvolta tumori ale glandelor pituitare sau paratiroide. Vârsta tipică de debut pentru sindromul MEN1 este la adolescenți sau la 20 de ani, dar primele tumori la o persoană cu MEN1 se pot dezvolta mai devreme sau mai târziu. Simptomele și tipurile de tumori pot diferi chiar și între membrii aceleiași familii.
Testarea genetică se efectuează cel mai adesea pe o probă de sânge. Unele laboratoare pot folosi, de asemenea, salivă sau un tampon din interiorul obrazului pentru a efectua această testare.

În maximum 1 din 4 cazuri, este posibil ca testul să nu găsească o mutație, chiar dacă este posibil să să prezinte semne ale tulburării.2 În aceste cazuri, cauza ar putea fi o mutație MEN1 necunoscută sau o mutație în altă genă. Dacă testul dvs. nu găsește o mutație legată de MEN1, medicul dumneavoastră vă poate solicita alte teste pentru a afla dacă simptomele dvs. se datorează unei alte cauze.
Cum tratează medicii MEN1?
Deși MEN1 nu poate fi vindecat, majoritatea persoanelor cu tulburare duc o viață lungă și productivă. Medicul dumneavoastră vă va monitoriza starea de sănătate și vă va oferi tratament după cum este necesar.
Gestionarea simptomelor și monitorizarea tumorilor
Medicul dumneavoastră vă va monitoriza simptomele și va examina în mod regulat semnele tumorilor legate de MEN1. bază. Testele de screening utilizate în mod obișnuit includ
- Testele de sânge. Aceste teste îl vor ajuta pe medicul dumneavoastră să monitorizeze nivelurile de hormoni și alte substanțe legate de tumorile legate de MEN1. Exemplele includ calciu și hormon paratiroidian, prolactină, gastrină și markeri pentru anumite tumori.
- Testele imagistice. Medicul dumneavoastră vă poate solicita teste imagistice pentru a monitoriza dimensiunea și creșterea tumorilor existente și pentru a detecta altele noi, inclusiv tumori care nu eliberează hormoni sau cauzează simptome. Aceste teste includ imagistica prin rezonanță magnetică (RMN), tomografia computerizată (CT), scanarea și ultrasunetele. Alte teste care caută receptori anormali ai hormonilor – proteine care se atașează la anumiți hormoni – pe suprafața tumorilor pot ajuta la detectarea tumorilor care pot să nu fie vizibile la un RMN sau CT.
Pe baza simptomele și rezultatele testelor, medicul dumneavoastră vă poate prescrie diferite medicamente pentru a gestiona progresul tulburării.
Tratarea tumorilor
Dacă tumorile sunt mici și nu cauzează simptome, nu poate fi necesar niciun tratament. Necesar. Medicii vor urmări aceste tumori cu teste de sânge și imagistică.
Tratamentul variază în funcție de localizarea și tipul tumorii. De exemplu
- Tumorile paratiroide sunt cel mai adesea tratate cu intervenții chirurgicale pentru a elimina glandele afectate. Dacă intervenția chirurgicală nu este posibilă, medicul dumneavoastră vă poate prescrie medicamente pentru controlul nivelului de calciu.
- Tumorile pancreasului și ale tractului digestiv sunt adesea tratate cu medicamente pentru a controla simptome precum prea mult acid gastric.Alte opțiuni de tratament includ intervenția chirurgicală pentru îndepărtarea tumorii, înghețarea sau arderea tumorilor care s-au răspândit în ficat fără îndepărtarea acestora și, mai rar, chimioterapia sistemică – tratamentul cu medicamente anticanceroase care se deplasează prin sânge către celulele de pe tot corpul. .
- Tumorile glandei hipofizare sunt cel mai adesea tratate cu medicamente și / sau intervenții chirurgicale. Poate fi utilizată și radioterapia, dar mai rar.
Tratarea mai multor tumori. Persoanele cu MEN1 dezvoltă adesea multe tumori în același timp. Ca urmare, tratamentul este mai complicat decât în rândul persoanelor care au o singură tumoră sau foarte puține tumori. Uneori, tumorile legate de MEN1 pot fi mai mari, mai agresive și rezistente la tratament decât alte tumori.2
Intervenție chirurgicală pentru eliminarea tumorilor. Chirurgia are adesea succes în eliminarea tumorilor legate de MEN1 și în vindecarea simptomelor asociate. Dar, în unele cazuri, tumorile pot crește înapoi sau se pot răspândi la ganglioni limfatici, ficat sau, mai rar, la oase. Medicul dumneavoastră vă poate prescrie medicamente pentru a reduce dimensiunea tumorii și pentru a trata problemele asociate.
Tratamentul post-chirurgical. Dacă o intervenție chirurgicală îndepărtează o glandă endocrină întreagă – sau mai mult de trei glande paratiroide – medicul dumneavoastră vă poate prescrie medicamente pentru a înlocui hormonii pe care corpul dumneavoastră nu îi mai produce. Poate fi necesar să luați și alte medicamente și suplimente, cum ar fi calciu și vitamina D, pentru a remedia aceste deficiențe.
Cum poate ajuta consilierea genetică?
Consilierea genetică este o sursă de informații. și sprijin pentru familiile afectate de sau cu risc pentru o tulburare genetică. De exemplu, consilierii genetici vă pot ajuta pe dvs. și familia dvs.
- să înțelegeți modul în care se efectuează testarea genetică
- să cântărească deciziile medicale, sociale, financiare și etice implicate în testarea
- discutați despre opțiunile disponibile cu privire la modul de gestionare a bolii
- luați decizii în cunoștință de cauză dacă aveți copii și discutați despre opțiunile pentru testarea unui copil, a unui făt sau a unui embrion pentru o mutație familială cunoscută în MEN1
- aflați ce membri ai familiei sunt expuși riscului și care ar putea beneficia de testarea genetică pentru o mutație MEN1 familială cunoscută
Consilierii genetici vă pot îndruma, de asemenea, la o gamă de servicii de sprijin, inclusiv surse de educație, grupuri de susținere și susținere, alți profesioniști din domeniul sănătății și servicii locale sau de stat.
Puteți găsi consilieri genetici în apropierea dvs. folosind instrumentul de căutare Găsește un consilier genetic de la Societatea Națională pentru Consilieri genetici. Când utilizați instrumentul, în „Tipuri de specializare”, alegeți „Cancer”.
Studii clinice pentru MEN1
NIDDK efectuează și susține studii clinice în multe boli și afecțiuni, inclusiv endocrine. boli. Studiile urmăresc să găsească noi modalități de prevenire, detectare sau tratare a bolilor și îmbunătățirea calității vieții.
Ce sunt studiile clinice pentru MEN1?
Studiile clinice – și alte tipuri de studii clinice studii – fac parte din cercetarea medicală și implică oameni ca tine. Când vă oferiți voluntar pentru a participa la un studiu clinic, îi ajutați pe medici și cercetători să afle mai multe despre boli și să îmbunătățească îngrijirea sănătății oamenilor în viitor.
Cercetătorii studiază multe aspecte ale MEN1, inclusiv noi tratamente pentru acest lucru. afecțiune.
Aflați dacă studiile clinice sunt potrivite pentru dvs.
Ce studii clinice pentru MEN1 caută participanți?
Puteți vedea o listă filtrată de studii clinice despre MEN1 care sunt deschise și recrutează la
www.ClinicalTrials.gov. Puteți extinde sau restrânge lista pentru a include studii clinice din industrie, universități și persoane fizice; cu toate acestea, Institutele Naționale de Sănătate nu revizuiesc aceste studii și nu se pot asigura că sunt sigure. Discutați întotdeauna cu furnizorul dvs. de servicii medicale înainte de a participa la un studiu clinic.