Op deze pagina:
- Wat is multipele endocriene neoplasie type 1?
- Hoe vaak komt MEN1 voor?
- Wie heeft de meeste kans om MEN1 te ontwikkelen?
- Wat zijn de complicaties van MEN1?
- Wat zijn de symptomen van MEN1?
- Wat veroorzaakt MEN1?
- Hoe diagnosticeren artsen MEN1?
- Hoe behandelen artsen MEN1?
- Hoe kan genetische counseling helpen?
- Clinical Trials for MEN1
Wat is multiple endocriene neoplasie type 1?
Multiple endocriene neoplasie type 1 (MEN1) is een zeldzame genetische aandoening die voornamelijk de endocriene klieren aantast . Deze klieren bevinden zich in verschillende delen van het lichaam en regelen de productie van hormonen die veel lichaamsprocessen aansturen, waaronder groei, spijsvertering en seksuele functie.
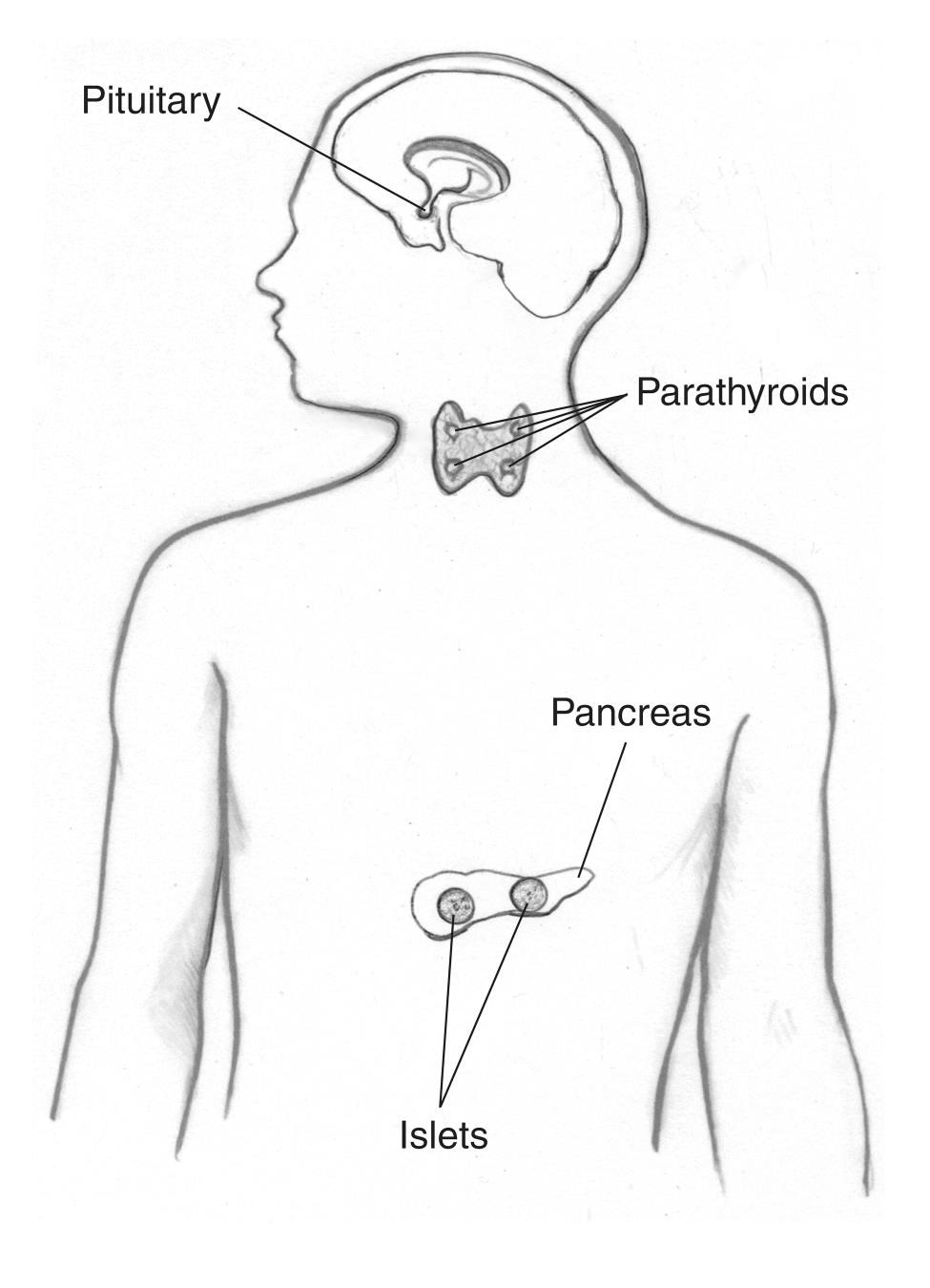
Eerder Wermers genoemd syndroom veroorzaakt MEN1 dat tumoren ontstaan in de
- bijschildklieren
- hypofyse
- pancreas en andere delen van het spijsverteringskanaal, zoals de twaalfvingerige darm en maag
Mensen met MEN1 kunnen ook tumoren ontwikkelen – meestal goedaardig (niet kankerachtig) – in andere endocriene klieren en lichaamsweefsels, inclusief de huid. Meerdere tumoren ontwikkelen zich vaak tegelijkertijd in verschillende weefsels.
Hoe vaak komt MEN1 voor?
MEN1 is een zeldzame, erfelijke aandoening die voorkomt bij ongeveer 1 op de 30.000 mensen.1
Wie heeft de meeste kans om MEN1 te ontwikkelen?
Een familiegeschiedenis van de aandoening verhoogt uw risico. Als een van je ouders het gen voor MEN1 heeft, heb je 50 procent kans om het defecte gen te erven.
MEN1 treft mannen en vrouwen in gelijke mate. Hoewel de stoornis alle leeftijdsgroepen kan treffen, houden de eerste symptomen doorgaans verband met overactieve bijschildklieren en komen ze vaak voor bij mensen van begin twintig.2,3 Bij de meeste mensen wordt de diagnose MEN1 gesteld in de veertig, wanneer de stoornis zich begint te manifesteren. andere endocriene klieren.
Wat zijn de complicaties van MEN1?
MEN1 veroorzaakt tumoren in de endocriene klieren en andere delen van het lichaam. Hoewel de meeste van deze tumoren niet-kankerachtig zijn, kunnen ze ervoor zorgen dat de aangetaste klieren groter worden en overactief worden, waardoor ze te veel hormonen produceren. In sommige gevallen kan een grote tumor ervoor zorgen dat een klier onderactief wordt of niet genoeg hormoon kan produceren.
Complicaties variëren, afhankelijk van
- de locatie van de tumoren
- de grootte van de tumoren
- het type hormoon / de aangetaste hormonen, indien aanwezig
- of de tumoren al dan niet kankerachtig zijn
Sommige tumoren werken niet, wat betekent dat ze geen hormonen produceren. Als ze klein zijn, veroorzaken deze tumoren mogelijk geen complicaties.
Bijschildklieren
Ongeveer 95 procent van de mensen met MEN1 ontwikkelt op de leeftijd van 50 jaar tumoren in de bijschildklieren.2 Deze vier klieren ter grootte van een erwt produceren bijschildklierhormoon, dat helpt om de juiste balans van calcium en fosfor in uw lichaam te behouden. MEN1 kan in de loop van de tijd alle vier de klieren aantasten.
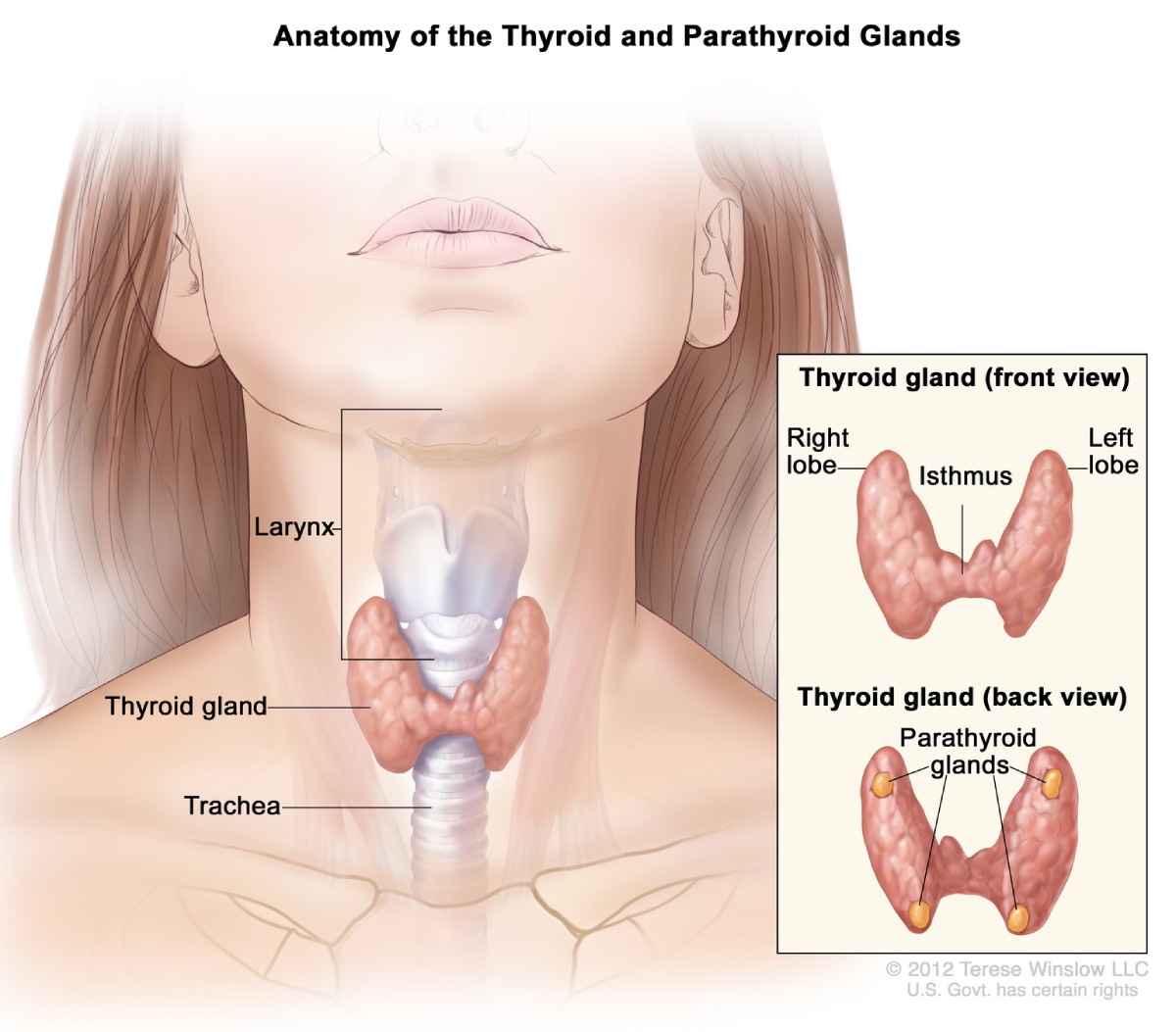
Hyperparathyreoïdie. MEN1-gerelateerde tumoren zorgen ervoor dat de bijschildklieren overactief worden en te veel bijschildklierhormoon produceren. Deze aandoening, hyperparathyreoïdie genaamd, is de meest voorkomende complicatie van MEN1. Overtollig bijschildklierhormoon zorgt ervoor dat de calciumspiegels in uw bloed te hoog worden. Complicaties kunnen zijn: botverlies en nierstenen.
Alvleesklier en spijsverteringskanaal
Ongeveer 40 procent van de mensen met MEN1 ontwikkelt kanker in de alvleesklier, de twaalfvingerige darm of andere delen van het spijsverteringskanaal. 2 Er kunnen zich tegelijkertijd veel verschillende soorten kleine tumoren ontwikkelen. Veel van deze tumoren produceren hormonen, terwijl andere geen hormonen produceren. Sommige tumoren kunnen kankerachtig zijn.
Bij mensen met MEN1 zijn de twee meest voorkomende tumoren van het spijsverteringskanaal
- Gastrinomen . Deze tumoren produceren het hormoon gastrine, waardoor de maag zuur afgeeft dat de maag helpt bij het verteren van voedsel. Te veel gastrine kan maagzweren en ernstige diarree veroorzaken, wat leidt tot een aandoening die het Zollinger-Ellison-syndroom wordt genoemd. Mensen met MEN1 hebben vaak veel kleine gastrinomen – meestal in de twaalfvingerige darm maar ook in de alvleesklier. Na verloop van tijd kunnen sommige van deze tumoren kanker worden.
- Insulinomen. Deze tumoren ontstaan alleen in de alvleesklier, in cellen die het hormoon insuline produceren.Insuline regelt de bloedglucosespiegel (bloedsuikerspiegel) door glucose naar de cellen te verplaatsen, waar het kan worden gebruikt voor energie. Insulinomen maken te veel insuline aan, wat leidt tot een lage bloedsuikerspiegel. Deze tumoren zijn bijna altijd niet-kankerachtig en kunnen meestal operatief worden verwijderd.
Andere, zeldzamere pancreastumoren kunnen zich ook ontwikkelen en andere complicaties veroorzaken. Deze tumoren omvatten
- glucagonomen. Deze tumoren zorgen ervoor dat cellen in de alvleesklier te veel van het hormoon glucagon produceren, wat de bloedsuikerspiegel verhoogt.
- VIPomas. Deze tumoren zorgen ervoor dat cellen in de alvleesklier een hormoon produceren dat vasoactief intestinaal peptide (VIP) wordt genoemd en dat water afgeeft in de darm.
Hypofyse
Bijna 1 op de 3 mensen met MEN1 ontwikkelen tumoren in het voorste deel van de hypofyse, de voorkwab genoemd.2 Net als andere hypofysetumoren zijn deze gezwellen vaak klein van formaat en bijna altijd goedaardig.
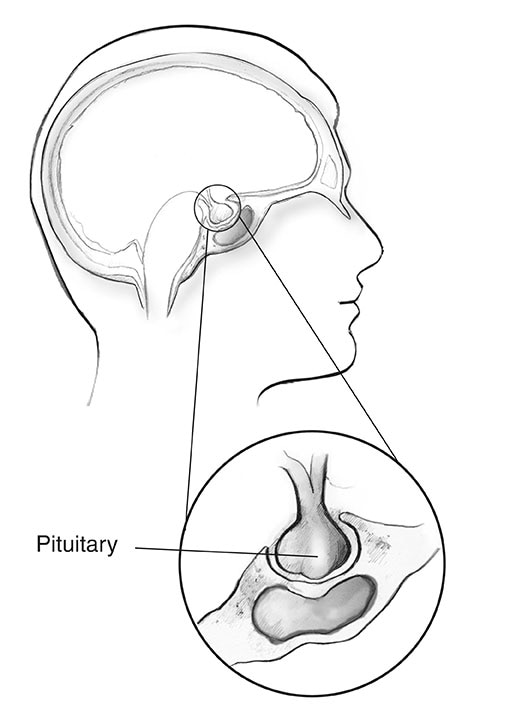
Bij mensen met MEN1 zijn de twee meest voorkomende hypofysetumoren
- prolactinomen. De meest voorkomende hypofysetumor bij mensen met MEN1, prolactinomen, produceren het hormoon prolactine. Normaal gesproken signaleert dit hormoon de borsten van vrouwen om melk te produceren tijdens zwangerschap en borstvoeding. Vrouwen met een prolactinoom kunnen melkafscheiding uit hun borst (en) (galactorroe genaamd) opmerken als ze niet zwanger zijn of borstvoeding geven. Complicaties door te veel prolactine in het bloed kunnen onvruchtbaarheid en botverlies zijn.
- Tumoren die groeihormoon (GH) produceren. GH-producerende tumoren zijn de op een na meest voorkomende hypofysetumoren bij mensen met MEN1.4 Overtollige GH zorgt ervoor dat botten en ander lichaamsweefsel groter worden, wat een aandoening kan veroorzaken die acromegalie wordt genoemd. Gerelateerde gezondheidsproblemen kunnen artritis, carpaal tunnel syndroom, tumoren van de karteldarm of het rectum en hartaandoeningen zijn.
Sommige tumoren kunnen zowel prolactine als GH produceren. Andere, meer zeldzame hypofysetumoren kunnen andere hormonen produceren, wat kan leiden tot verschillende symptomen en complicaties. Deze hormonen zijn onder meer cortisol, dat uw lichaam helpt te reageren op stress, en schildklierhormonen die de stofwisseling beïnvloeden.
Hypofyse-tumoren die groot worden, kunnen andere problemen veroorzaken, waardoor de hypofyse moeilijk kan werken. Deze tumoren kunnen ervoor zorgen dat de hypofyse niet genoeg hormonen aanmaakt, wat leidt tot een aandoening die hypopituïtarisme wordt genoemd. De tumoren kunnen ook tegen nabijgelegen hersenweefsels drukken en hoofdpijn en / of problemen met het gezichtsvermogen veroorzaken.
Andere tumoren
MEN1 kan ook tumoren in andere delen van het lichaam veroorzaken. Voorbeelden zijn onder meer
- tumoren in andere endocriene klieren, zoals de bijnieren.
- carcinoïde tumoren – langzaam groeiende tumoren die het vaakst worden aangetroffen in de maag, thymus en longen
- huidtumoren en tumoren onder de huid, meestal angiofibromen, lipomen (goedaardige tumoren gemaakt van vetcellen) en collagenomen (tumoren met een eiwit in de huid dat collageen wordt genoemd)
- meningeomen en ependymomen —Tumoren van cellen die de hersenen en het ruggenmerg bekleden
Complicaties kunnen variëren, afhankelijk van het type, de grootte en de locatie van de tumor.
Wat zijn de symptomen van MEN1?
MEN1-symptomen kunnen van persoon tot persoon verschillen, zelfs onder familieleden met de aandoening. De leeftijd waarop tekenen of symptomen optreden kan ook variëren.
Bijschildkliertumoren
Aangezien MEN1 bijna altijd de bijschildklieren aantast, houden de meest voorkomende vroege symptomen verband met een teveel aan bijschildklierhormoon. Deze symptomen zijn vaak mild en worden misschien jarenlang niet opgemerkt. Ze omvatten
- nierstenen
- spierzwakte
- vermoeidheid
- verhoogde dorst en plassen
- depressie
- pijn en pijn in botten en gewrichten
- spijsverteringsproblemen en obstipatie

Andere tumoren
Tumoren in andere endocriene klieren kunnen andere symptomen veroorzaken, zoals
- maagzweren
- zure reflux
- buikpijn
- frequente diarree
- lage bloedglucose
- vergrote en gezwollen handen en voeten
Wat veroorzaakt MEN1?
MEN1 is een erfelijke aandoening die meestal wordt veroorzaakt door een mutatie in het MEN1-gen. Het gen geeft instructies voor het produceren van een eiwit genaamd menine, waarvan bekend is dat het een rol speelt bij het voorkomen dat cellen te snel groeien en delen.
MEN1 is een autosomaal dominante aandoening. Dit betekent dat slechts één ouder het defecte gen nodig heeft om de aandoening door te geven aan een kind. Als één ouder het MEN1-gen heeft, heeft elk kind een kans van 1 op 2 (50%) om de aandoening te krijgen.In ongeveer 1 op de 10 gevallen wordt de mutatie niet van een van beide ouders geërfd, maar ontwikkelt deze zich vanzelf. Dit is een natuurlijk, willekeurig proces dat bij iedereen kan voorkomen.4
Elke persoon in de familie met het MEN1-syndroom deelt dezelfde mutatie. Door verschillende families met MEN1 te bestuderen, hebben wetenschappers honderden verschillende mutaties van het MEN1-gen geïdentificeerd die de aandoening kunnen veroorzaken. Als u een van deze mutaties heeft, wordt u beschouwd als drager van MEN1, zelfs als u geen symptomen heeft.
Weten of u drager bent, is belangrijk omdat u, zelfs zonder symptomen, zeer waarschijnlijk sommige MEN1-gerelateerde tumoren tijdens uw leven. Mogelijk ontwikkelt u al tumoren die niet zijn gedetecteerd als u geen grondig onderzoek heeft ondergaan, en u kunt de aandoening nog steeds doorgeven aan een kind.
Als er een bekende MEN1-mutatie in uw familie is en genetische tests tonen aan dat u het niet draagt, dan heeft u geen MEN1-syndroom. Het is onwaarschijnlijk dat u tijdens uw leven MEN1-gerelateerde tumoren krijgt en u zult de aandoening niet doorgeven aan kinderen.
Hoe diagnosticeren artsen MEN1?
Uw arts zal een diagnose bij u stellen als MEN1 hebben als u aan een van deze drie criteria voldoet5
- twee of meer MEN1-gerelateerde tumoren (tumoren in bijschildklieren, hypofyse en pancreas, of een ander deel van het spijsverteringskanaal)
- één MEN1-gerelateerde tumor en een eerstegraads familielid (een ouder, broer of zus of kind) bij wie klinisch de diagnose MEN1 is gesteld
- een MEN1-mutatie, zelfs als u geen tekenen of symptomen van MEN1
Genetische tests voor MEN1-mutatie
Genetische tests zullen u helpen erachter te komen of u een genmutatie heeft waarvan bekend is dat deze MEN1 veroorzaakt. Testen wordt aanbevolen voor5
- mensen met twee of meer MEN1-gerelateerde endocriene tumoren of andere tekenen of symptomen van MEN1
- alle eerstegraads familieleden van een persoon die de MEN1-genmutatie
Een vroege diagnose zal u helpen uw symptomen te volgen en problemen aan te pakken voordat ze ernstig worden. Genetisch testen op een bekende familiaire mutatie kan geschikt zijn vanaf de leeftijd van 5 jaar, omdat in zeldzame gevallen kinderen met MEN1 tumoren van de hypofyse of bijschildklieren kunnen ontwikkelen. De typische aanvangsleeftijd voor het MEN1-syndroom is in de tienerjaren of 20s, maar de eerste tumoren bij iemand met MEN1 kunnen eerder of later ontstaan. De symptomen en soorten tumoren kunnen zelfs onder leden van dezelfde familie verschillen.
Genetische tests worden meestal uitgevoerd op een bloedmonster. Sommige laboratoria kunnen ook speeksel of een wattenstaafje aan de binnenkant van de wang gebruiken om deze test uit te voeren.

In maximaal 1 op de 4 gevallen vindt de test mogelijk geen mutatie, ook al vindt u tekenen van de aandoening vertonen.2 In deze gevallen kan de oorzaak een onbekende MEN1-mutatie of een mutatie in een ander gen zijn. Als uw test geen MEN1-gerelateerde mutatie vindt, kan uw arts andere tests bestellen om te zien of uw symptomen het gevolg zijn van een andere oorzaak.
Hoe behandelen artsen MEN1?
Hoewel MEN1 niet kan worden genezen, leiden de meeste mensen met de aandoening een lang en productief leven. Uw arts zal uw gezondheid in de gaten houden en indien nodig een behandeling geven.
Symptomen beheren en tumoren controleren
Uw arts zal uw symptomen regelmatig controleren en regelmatig screenen op tekenen van MEN1-gerelateerde tumoren. basis. Veelgebruikte screeningstests zijn onder meer
- Bloedonderzoeken. Deze tests zullen uw arts helpen bij het controleren van de hormoonspiegels en andere stoffen die verband houden met MEN1-gerelateerde tumoren. Voorbeelden zijn onder meer calcium- en bijschildklierhormoon, prolactine, gastrine en markers voor bepaalde tumoren.
- Beeldvormingstests. Uw arts kan beeldvormende tests bestellen om de grootte en groei van bestaande tumoren te controleren en nieuwe te detecteren, inclusief tumoren die geen hormonen afgeven of symptomen veroorzaken. Deze tests omvatten magnetische resonantiebeeldvorming (MRI), computertomografie (CT) -scan en echografie. Andere tests die op zoek zijn naar abnormale hormoonreceptoren – eiwitten die zich hechten aan bepaalde hormonen – op het oppervlak van tumoren kunnen helpen bij het opsporen van tumoren die mogelijk niet zichtbaar zijn op een MRI- of CT-scan.
Gebaseerd op uw symptomen en testresultaten, kan uw arts verschillende geneesmiddelen voorschrijven om de voortgang van de aandoening te beheersen.
Behandeling van tumoren
Als de tumoren klein zijn en geen symptomen veroorzaken, is er mogelijk geen behandeling nodig. nodig zijn. Artsen zullen deze tumoren volgen met bloed- en beeldvormende tests.
De behandeling varieert afhankelijk van de locatie en het type tumor. Bijvoorbeeld
- Bijschildkliertumoren worden meestal behandeld met een operatie om de aangetaste klieren te verwijderen. Als een operatie niet mogelijk is, kan uw arts medicijnen voorschrijven om de calciumspiegels onder controle te houden.
- Tumoren van de alvleesklier en het spijsverteringskanaal worden vaak behandeld met medicijnen om symptomen onder controle te houden, zoals te veel maagzuur.Andere behandelingsopties zijn onder meer een operatie om de tumor (en) te verwijderen, bevriezende of brandende tumoren die naar de lever zijn uitgezaaid zonder ze te verwijderen, en, zeldzamer, systemische chemotherapie – behandeling met geneesmiddelen tegen kanker die door het bloed naar cellen over uw hele lichaam gaan. .
- Hypofyse-tumoren worden meestal behandeld met medicijnen en / of operaties. Stralingstherapie kan ook worden gebruikt, maar zeldzamer.
Behandeling van meerdere tumoren. Mensen met MEN1 ontwikkelen vaak veel tumoren tegelijk. Daardoor is de behandeling ingewikkelder dan bij mensen met een enkele tumor of zeer weinig tumoren. Soms zijn MEN1-gerelateerde tumoren groter, agressiever en resistenter tegen behandeling dan andere tumoren.2
Chirurgie om tumoren te verwijderen. Chirurgie is vaak succesvol bij het verwijderen van MEN1-gerelateerde tumoren en het genezen van gerelateerde symptomen. Maar in sommige gevallen kunnen de tumoren teruggroeien of zich verspreiden naar de lymfeklieren, de lever of, zeldzamer, de botten. Uw arts kan medicijnen voorschrijven om de tumor te verkleinen en gerelateerde problemen te behandelen.
Postoperatieve behandeling. Als bij een operatie een hele endocriene klier wordt verwijderd – of meer dan drie bijschildklieren – kan uw arts medicijnen voorschrijven ter vervanging van de hormonen die uw lichaam niet meer aanmaakt. Mogelijk moet u ook andere medicijnen en supplementen gebruiken, zoals calcium en vitamine D, om deze tekorten aan te pakken.
Hoe kan erfelijkheidsadvies helpen?
Erfelijkheidsadvies is een bron van informatie en steun aan gezinnen die getroffen zijn door of risico lopen op een genetische aandoening. Genetisch adviseurs kunnen u en uw gezin bijvoorbeeld helpen.
- begrijpen hoe genetische tests worden uitgevoerd
- de medische, sociale, financiële en ethische beslissingen afwegen die nodig zijn om getest te worden
- bespreek beschikbare opties voor het behandelen van de ziekte
- neem weloverwogen beslissingen over het al dan niet krijgen van kinderen en bespreek opties voor het testen van een kind, een foetus of een embryo op een bekende familiale mutatie in MEN1
- ontdek welke leden van de familie risico lopen en baat kunnen hebben bij genetische tests voor een bekende familiale MEN1-mutatie
Erfelijkheidsadviseurs kunnen u ook doorverwijzen naar een reeks ondersteunende diensten, waaronder onderwijsbronnen, belangenbehartigings- en steungroepen, andere gezondheidswerkers en lokale of overheidsdiensten.
U kunt genetisch adviseurs bij u in de buurt vinden met behulp van het zoekhulpmiddel Find a Genetic Counselor van de National Society for Genetische adviseurs. Wanneer u de tool gebruikt, kiest u onder Soorten specialisaties voor Kanker.
Clinical Trials for MEN1
De NIDDK voert en ondersteunt klinische studies bij vele ziekten en aandoeningen, waaronder endocriene ziekten. De onderzoeken zoeken naar nieuwe manieren om ziekten te voorkomen, op te sporen of te behandelen en om de kwaliteit van leven te verbeteren.
Wat zijn klinische onderzoeken voor MEN1?
Klinische onderzoeken – en andere soorten klinische studies – maken deel uit van medisch onderzoek en er zijn mensen zoals jij bij betrokken. Wanneer u zich vrijwillig aanmeldt om deel te nemen aan een klinische studie, helpt u artsen en onderzoekers meer te leren over ziekten en de gezondheidszorg voor mensen in de toekomst te verbeteren.
Onderzoekers bestuderen vele aspecten van MEN1, inclusief nieuwe behandelingen hiervoor conditie.
Ontdek of klinische onderzoeken geschikt voor u zijn.
Welke klinische onderzoeken voor MEN1 zijn op zoek naar deelnemers?
U kunt een gefilterde lijst met klinische studies over MEN1 die open zijn en werven op
www.ClinicalTrials.gov. U kunt de lijst uitbreiden of verkleinen om klinische onderzoeken van de industrie, universiteiten en individuen op te nemen; de National Institutes of Health beoordeelt deze onderzoeken echter niet en kan niet garanderen dat ze veilig zijn. Praat altijd met uw zorgverzekeraar voordat u deelneemt aan een klinische studie.