På denne siden:
- Hva er multipel endokrin neoplasi type 1?
- Hvor vanlig er MEN1?
- Hvem er mer sannsynlig å utvikle MEN1?
- Hva er komplikasjonene ved å ha MEN1?
- Hva er symptomene på MEN1?
- Hva forårsaker MEN1?
- Hvordan diagnostiserer leger MEN1?
- Hvordan behandler leger MEN1?
- Hvordan kan genetisk rådgivning hjelpe?
- Kliniske studier for MEN1
Hva er multippel endokrin neoplasi type 1?
Multipel endokrin neoplasi type 1 (MEN1) er en sjelden genetisk lidelse som hovedsakelig påvirker de endokrine kjertlene . Disse kjertlene ligger i forskjellige deler av kroppen, og styrer produksjonen av hormoner som styrer mange kroppsprosesser, inkludert vekst, fordøyelse og seksuell funksjon.
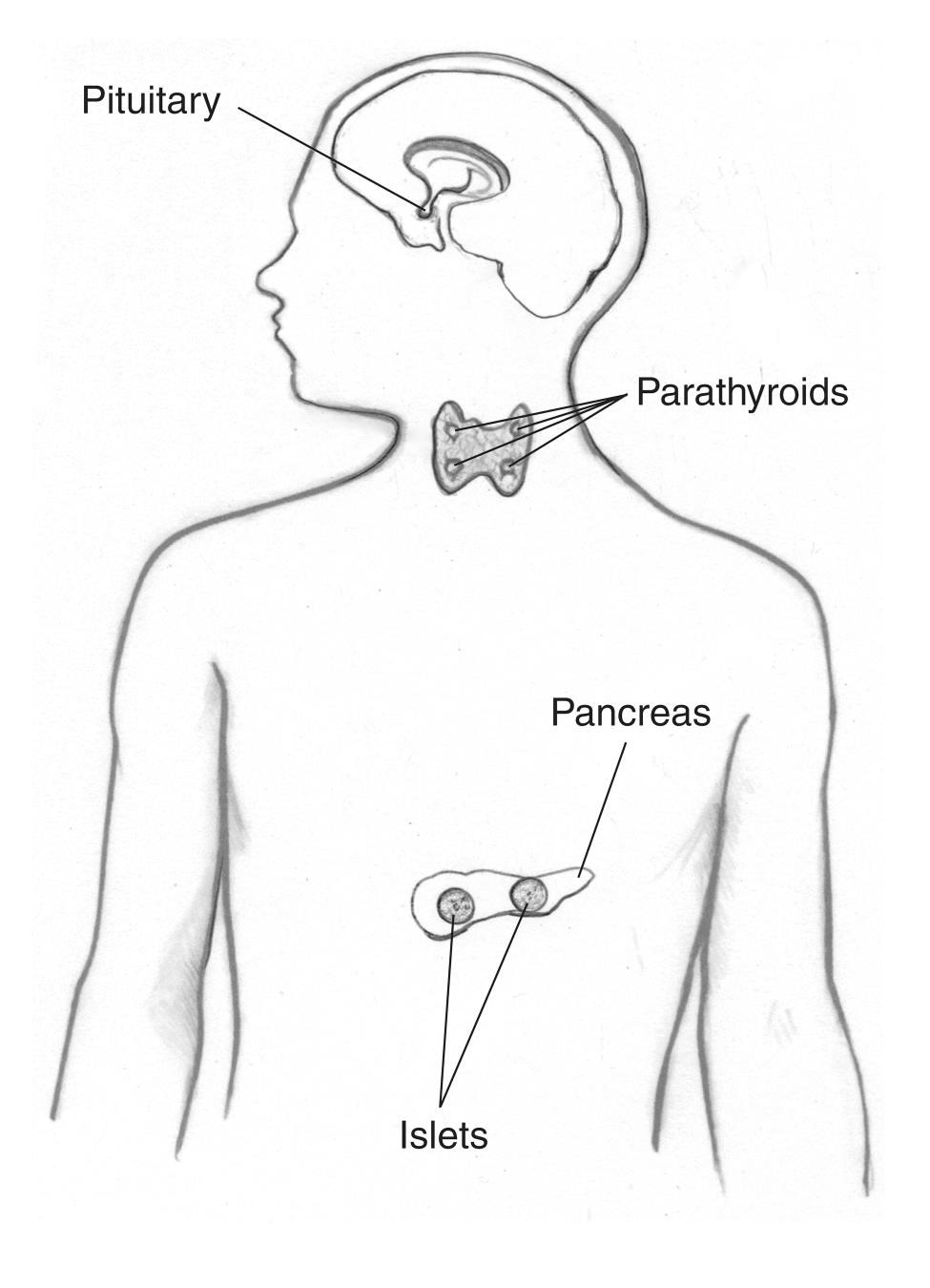
Tidligere kalt Wermers syndrom, MEN1 får svulster til å utvikle seg i
- biskjoldbruskkjertelen
- hypofysen
- bukspyttkjertelen og andre deler av fordøyelseskanalen, for eksempel tolvfingertarmen og mage
Personer med MEN1 kan også utvikle svulster – vanligvis godartede (ikke kreftformede) – i andre endokrine kjertler og kroppsvev, inkludert huden. Flere svulster utvikler seg ofte samtidig i forskjellige vev.
Hvor vanlig er MEN1?
MEN1 er en sjelden, arvelig tilstand, som forekommer hos ca. 1 av 30 000 personer.1
Hvem er mer sannsynlig å utvikle MEN1?
En familiehistorie av lidelsen øker risikoen. Hvis en av foreldrene dine har genet for MEN1, har du 50 prosent sjanse for å arve det defekte genet.
MEN1 påvirker menn og kvinner likt. Selv om sykdommen kan ramme alle aldersgrupper, er de første symptomene vanligvis knyttet til overaktive biskjoldbruskkjertler og forekommer ofte hos mennesker i begynnelsen av 20-årene. 2,3 De fleste er diagnostisert med MEN1 i 40-årene, når lidelsen har begynt å påvirke andre endokrine kjertler.
Hva er komplikasjonene ved å ha MEN1?
MEN1 får svulster til å utvikle seg i endokrine kjertler og andre deler av kroppen. Selv om de fleste av disse svulstene ikke er kreftfremkallende, kan de føre til at de berørte kjertlene øker i størrelse og blir overaktive og produserer for mye hormon. I noen tilfeller kan en stor svulst føre til at en kjertel blir underaktiv eller ikke klarer å produsere nok hormon.
Komplikasjoner varierer, avhengig av
- plasseringen av svulstene
- størrelsen på svulstene
- påvirket hormon (er), hvis noen
- om svulstene er kreftfrie eller ikke
Noen svulster fungerer ikke, noe som betyr at de ikke produserer hormoner. Når de er små, kan disse svulstene ikke forårsake komplikasjoner.
Biskjoldbruskkjertelen
Omtrent 95 prosent av mennesker med MEN1 utvikler svulster i biskjoldbruskkjertlene etter fylte 50,2. Disse fire kjertlene i erstørrelse produserer paratyreoideahormon, som hjelper til med å opprettholde riktig balanse mellom kalsium og fosfor i kroppen din. Over tid kan MEN1 påvirke alle de fire kjertlene.
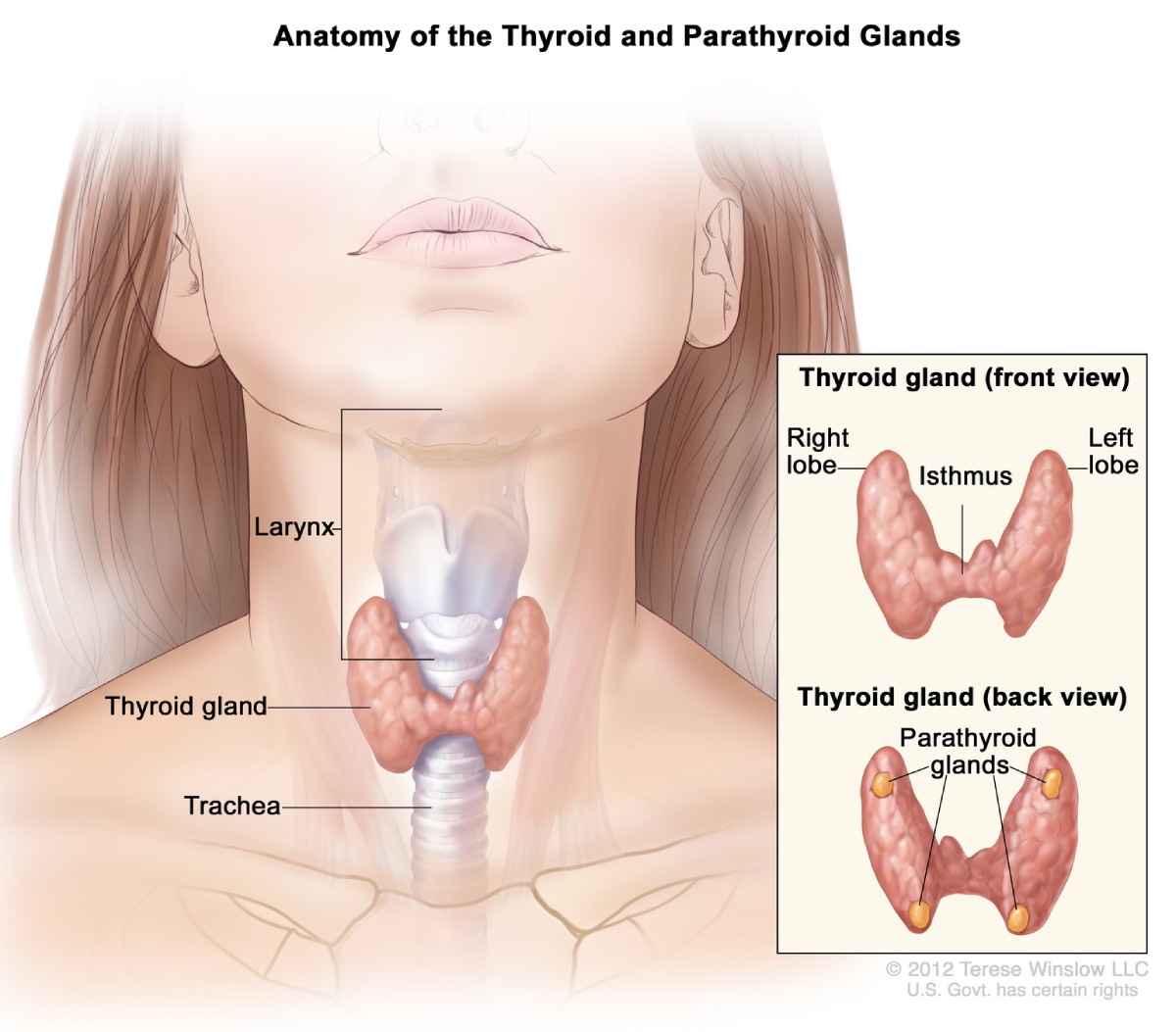
Hyperparatyreoidisme. MEN1-relaterte svulster fører til at biskjoldkjertlene blir overaktive og produserer for mye biskjoldbruskkjertelhormon. Denne tilstanden, kalt hyperparatyreoidisme, er den vanligste komplikasjonen assosiert med MEN1. Overflødig parathyroideahormon får kalsiumnivået i blodet til å stige for høyt. Komplikasjoner kan inkludere bentap og nyrestein.
Bukspyttkjertelen og fordøyelseskanalen
Omtrent 40 prosent av mennesker med MEN1 utvikler kreft i bukspyttkjertelen, tolvfingertarmen eller andre deler av fordøyelseskanalen. 2 Mange forskjellige typer små svulster kan utvikle seg samtidig. Mange av disse svulstene produserer hormoner, mens andre ikke produserer hormoner. Noen svulster kan være kreftfremkallende.
Hos personer med MEN1 er de to vanligste svulstene i fordøyelseskanalen
- Gastrinomas . Disse svulstene produserer hormonet gastrin, som får magen til å frigjøre syre som hjelper magen til å fordøye maten. For mye gastrin kan forårsake magesår og alvorlig diaré, noe som fører til en tilstand som kalles Zollinger-Ellison syndrom. Personer med MEN1 har ofte mange små gastrinomer – ofte i tolvfingertarmen, men også i bukspyttkjertelen. Over tid kan noen av disse svulstene bli kreftfremkallende.
- Insulinomer. Disse svulstene dannes bare i bukspyttkjertelen, i celler som produserer hormonet insulin.Insulin kontrollerer nivået av blodsukker (blodsukker) ved å flytte glukose inn i cellene, hvor det kan brukes til energi. Insulinomer lager for mye insulin, noe som fører til lavt blodsukker. Disse svulstene er nesten alltid kreftfrie og kan vanligvis fjernes ved kirurgi.
Andre, mer sjeldne bukspyttkjertelsvulster kan også utvikle seg og forårsake andre komplikasjoner. Disse svulstene inkluderer
- Glukagonomas. Disse svulstene får celler i bukspyttkjertelen til å produsere for mye av hormonet glukagon, noe som øker blodsukkeret.
- VIPomas. Disse svulstene får celler i bukspyttkjertelen til å produsere et hormon som kalles vasoaktivt tarmpeptid (VIP), som frigjør vann i tarmen.
Hypofysen
Nesten 1 av 3 mennesker med MEN1 utvikler svulster i den fremre delen av hypofysen, kalt den fremre lappen.2 Som andre hypofysetumorer er disse vekstene ofte små i størrelse og er nesten alltid godartede.
Hos personer med MEN1 er de to vanligste hypofysetumorene
- Prolactinomas. Den vanligste hypofysetumoren hos mennesker med MEN1, produserer prolaktinomer hormonet prolaktin. Normalt signaliserer dette hormonet kvinnebrystene om å produsere melk under graviditet og amming. Kvinner med prolaktinom kan merke melkutslipp fra brystet (e) (kalt galaktoré) når de ikke er gravide eller ammer. Komplikasjoner fra å ha for mye prolaktin i blodet kan inkludere infertilitet og bentap.
- Svulster som produserer veksthormon (GH). GH-produserende svulster er de nest vanligste hypofysetumorene hos mennesker med MEN1.4 Overflødig GH fører til at bein og annet kroppsvev blir større i størrelse, noe som kan forårsake en tilstand som kalles akromegali. Beslektede helseproblemer kan omfatte leddgikt, karpaltunnelsyndrom, svulster i tykktarmen eller endetarmen og hjertesykdommer.
Noen svulster kan produsere både prolaktin og GH. Andre, mer sjeldne hypofysetumorer kan produsere andre hormoner, noe som kan føre til forskjellige symptomer og komplikasjoner. Disse hormonene inkluderer kortisol, som hjelper kroppen din til å reagere på stress, og skjoldbruskkjertelhormoner som påvirker stoffskiftet.
Hypofysetumorer som blir store i størrelse kan forårsake andre problemer, noe som gjør det vanskelig for hypofysen å fungere skikkelig. Disse svulstene kan forhindre at hypofysen lager nok hormoner, noe som fører til en tilstand som kalles hypopituitarisme. Svulstene kan også presse mot nærliggende hjernevev og forårsake hodepine og / eller synsproblemer.
Andre svulster
MEN1 kan også forårsake svulster i andre deler av kroppen. Eksempler inkluderer
- svulster i andre endokrine kjertler, som binyrene
- karsinoide svulster – langsomt voksende svulster som oftest finnes i mage, tymus og lunger
- hudsvulster og svulster under huden, oftest angiofibromer, lipomer (godartede svulster laget av fettceller) og kollagenomer (svulster som involverer et protein i huden som kalles kollagen)
- meningiomer og ependymomer —Tumorer av celler som strekker hjernen og ryggmargen
Komplikasjoner kan variere, avhengig av svulstens type, størrelse og plassering.
Hva er symptomene av MEN1?
MEN1-symptomer kan variere fra person til person, selv blant familiemedlemmer som har lidelsen. Alderen der tegn eller symptomer dukker opp kan også variere.
Parathyroid tumorer
Ettersom MEN1 nesten alltid påvirker parathyroidea, er de vanligste tidlige symptomene relatert til overflødig parathyroideahormon. Disse symptomene er ofte milde og blir kanskje ikke lagt merke til i årevis. De inkluderer
- nyrestein
- muskelsvakhet
- tretthet
- økt tørst og vannlating
- depresjon
- smerter i bein og ledd
- fordøyelsesproblemer og forstoppelse

Andre svulster
Svulster lokalisert i andre endokrine kjertler kan forårsake andre symptomer, for eksempel
- magesår
- acid reflux
- magesmerter
- hyppig diaré
- lavt blodsukker
- forstørrede og hovne hender og føtter
Hva forårsaker MEN1?
MEN1 er en arvelig lidelse som oftest forårsaket av en mutasjon i MEN1-genet. Genet gir instruksjoner for å produsere et protein som kalles menin, kjent for å spille en rolle i å holde cellene i å vokse og dele seg for fort.
MEN1 er en autosomal dominerende lidelse. Dette betyr at bare en av foreldrene trenger å ha det defekte genet for å overføre lidelsen til et barn. Hvis en forelder har MEN1-genet, har hvert barn en 1 til 2 (50%) sjanse for å få lidelsen.I omtrent 1 av 10 tilfeller arves ikke mutasjonen fra noen av foreldrene, men utvikler seg alene. Dette er en naturlig, tilfeldig prosess som kan forekomme hos hvem som helst.4
Hver person i familien som har MEN1-syndrom, har samme mutasjon. Ved å studere forskjellige familier med MEN1 har forskere identifisert hundrevis av forskjellige mutasjoner av MEN1-genet som kan forårsake lidelsen. Hvis du har noen av disse mutasjonene, blir du ansett som bærer av MEN1, selv om du ikke har noen symptomer.
Å vite om du er bærer er viktig fordi du, selv uten symptomer, er veldig sannsynlig å utvikle noen MEN1-relaterte svulster i løpet av livet ditt. Du kan allerede ha utviklet svulster som ikke har blitt oppdaget hvis du ikke har hatt en grundig vurdering, og du kan fortsatt overføre lidelsen til et barn.
Hvis det er en kjent MEN1-mutasjon i familien din og genetisk testing viser at du ikke bærer det, så har du ikke MEN1-syndrom. Det er usannsynlig at du utvikler MEN1-relaterte svulster i løpet av livet ditt, og du vil ikke videreføre lidelsen til noen barn.
Hvordan diagnostiserer leger MEN1?
Legen din vil diagnostisere deg som å ha MEN1 hvis du oppfyller ett av disse tre kriteriene5
- to eller flere MEN1-relaterte svulster (svulster i biskjoldbruskkjertelen, hypofysen og bukspyttkjertelen eller annen del av fordøyelseskanalen)
- en MEN1-relatert svulst og en førstegrads slektning (en forelder, bror eller søster eller barn) som har blitt klinisk diagnostisert som MEN1
- en MEN1-mutasjon, selv om du har ingen tegn eller symptomer på MEN1
Genetisk testing for MEN1-mutasjon
Genetisk testing vil hjelpe deg med å finne ut om du har en genmutasjon som er kjent for å forårsake MEN1. Testing anbefales for 5
- personer som har to eller flere MEN1-relaterte endokrine svulster eller andre tegn eller symptomer på MEN1
- alle førstegrads slektninger til en person som har MEN1-genmutasjon
En tidlig diagnose vil hjelpe deg med å overvåke symptomene dine og løse problemer før de blir alvorlige. Genetisk testing for en kjent familiemutasjon kan være hensiktsmessig fra og med 5 år, fordi i sjeldne tilfeller kan barn med MEN1 utvikle svulster i hypofysen eller biskjoldbruskkjertelen. Den typiske begynnelsesalderen for MEN1-syndrom er i tenårene eller 20-årene, men de første svulstene hos noen med MEN1 kan utvikle seg tidligere eller senere. Symptomene og typene svulster kan variere selv blant medlemmer av samme familie.
Genetisk testing utføres ofte på en blodprøve. Noen laboratorier kan også bruke spytt eller en vattpinne på innsiden av kinnet for å utføre denne testen.

I opptil 1 av 4 tilfeller kan det hende at testen ikke finner en mutasjon selv om du kanskje være tegn på sykdommen.2 I disse tilfellene kan årsaken være en ukjent MEN1-mutasjon eller en mutasjon i et annet gen. Hvis testen din ikke finner en MEN1-relatert mutasjon, kan legen din bestille andre tester for å finne ut om symptomene dine skyldes en annen årsak.
Hvordan behandler leger MEN1?
Selv om MEN1 ikke kan helbredes, lever de fleste mennesker med lidelsen lange og produktive liv. Legen din vil overvåke helsen din og gi behandling etter behov.
Behandle symptomer og overvåke svulster
Legen din vil overvåke symptomene dine og skjermen for tegn på MEN1-relaterte svulster med jevne mellomrom. basis. Vanlige screeningtester inkluderer
- Blodprøver. Disse testene vil hjelpe legen din til å overvåke nivåer av hormoner og andre stoffer knyttet til MEN1-relaterte svulster. Eksempler inkluderer kalsium og paratyreoideahormon, prolaktin, gastrin og markører for visse svulster.
- Bildebehandlingstester. Legen din kan bestille bildebehandlingstester for å overvåke størrelsen og veksten av eksisterende svulster og for å oppdage nye, inkludert svulster som ikke frigjør hormoner eller forårsaker symptomer. Disse testene inkluderer magnetisk resonansavbildning (MR), CT-skanning (CT) og ultralyd. Andre tester som ser etter unormale hormonreseptorer – proteiner som fester seg til visse hormoner – på overflaten av svulster, kan bidra til å oppdage svulster som kanskje ikke er synlige i en MR- eller CT-skanning.
Basert på symptomene og testresultatene, kan legen din foreskrive forskjellige medisiner for å håndtere utviklingen av lidelsen.
Behandling av svulster
Hvis svulstene er små og ikke forårsaker symptomer, kan det hende at ingen behandling er behov for. Legene vil følge disse svulstene med blod- og bildebehandlingstester.
Behandlingen varierer avhengig av sted og type svulst. For eksempel
- Parathyroid svulster blir oftest behandlet med kirurgi for å fjerne de berørte kjertlene. Hvis kirurgi ikke er mulig, kan legen din foreskrive medisiner for å kontrollere kalsiumnivået.
- Svulster i bukspyttkjertelen og fordøyelseskanalen blir ofte behandlet med medisiner for å kontrollere symptomer som for mye magesyre.Andre behandlingsalternativer inkluderer kirurgi for å fjerne svulsten (e), frysing eller svie av svulster som har spredt seg til leveren uten å fjerne dem, og, sjeldnere, systemisk cellegift – behandling med kreftmedisiner som går gjennom blodet til celler over hele kroppen din .
- Hypofysetumorer blir oftest behandlet med medisiner og / eller kirurgi. Strålebehandling kan også brukes, men sjeldnere.
Behandling av flere svulster. Personer med MEN1 utvikler ofte mange svulster samtidig. Som et resultat er behandlingen mer komplisert enn blant personer som har en enkelt svulst eller svært få svulster. Noen ganger kan MEN1-relaterte svulster være større, mer aggressive og motstandsdyktige mot behandling enn andre svulster.2
Kirurgi for å fjerne svulster. Kirurgi lykkes ofte med å fjerne MEN1-relaterte svulster og herde relaterte symptomer. Men i noen tilfeller kan svulstene vokse tilbake eller spre seg til lymfeknuter, leveren, eller, sjeldnere, beinene. Legen din kan forskrive medisiner for å redusere størrelsen på svulsten og behandle relaterte problemer.
Etterkirurgisk behandling. Hvis en operasjon fjerner en hel endokrin kjertel – eller mer enn tre biskjoldkjertler – kan legen din ordinere medisiner for å erstatte hormonene som kroppen din ikke lenger lager. Du kan også trenge å ta andre medisiner og kosttilskudd, som kalsium og vitamin D, for å løse disse manglene.
Hvordan kan genetisk rådgivning hjelpe?
Genetisk rådgivning er en kilde til informasjon og støtte til familier som er rammet av eller er i fare for en genetisk lidelse. For eksempel kan genetiske rådgivere hjelpe deg og din familie
- forstå hvordan genetisk testing gjøres
- veie de medisinske, sosiale, økonomiske og etiske beslutningene som er involvert i å bli testet
- diskutere tilgjengelige alternativer for hvordan man skal håndtere sykdommen
- ta informerte beslutninger om å få barn og diskutere muligheter for å teste et barn, et foster eller et embryo for en kjent familiemutasjon i MEN1
- finn ut hvilke familiemedlemmer som er i fare og kan ha nytte av genetisk testing for en kjent familiær MEN1-mutasjon
Genetiske rådgivere kan også henvise deg til en rekke av støttetjenester, inkludert utdanningskilder, advokat- og støttegrupper, annet helsepersonell og lokale eller statlige tjenester.
Du kan finne genetiske rådgivere i nærheten av deg ved hjelp av søkeverktøyet Finn en genetisk rådgiver fra National Society for Genetiske rådgivere. Når du bruker verktøyet, velg «Kreft» under «Typer av spesialisering».
Kliniske studier for MEN1
NIDDK utfører og støtter kliniske studier i mange sykdommer og tilstander, inkludert endokrin sykdommer. Forsøkene ser etter å finne nye måter å forebygge, oppdage eller behandle sykdom og forbedre livskvaliteten.
Hva er kliniske studier for MEN1?
Kliniske studier — og andre typer kliniske studier studier – er en del av medisinsk forskning og involverer mennesker som deg. Når du melder deg frivillig til å delta i en klinisk studie, hjelper du leger og forskere med å lære mer om sykdom og forbedre helsevesenet for mennesker i fremtiden.
Forskere studerer mange aspekter av MEN1, inkludert nye behandlinger for dette. tilstand.
Finn ut om kliniske studier passer for deg.
Hvilke kliniske studier for MEN1 ser etter deltakere?
Du kan se en filtrert liste over kliniske studier av MEN1 som er åpne og rekrutterer
www.ClinicalTrials.gov. Du kan utvide eller begrense listen til å omfatte kliniske studier fra industri, universiteter og enkeltpersoner; National Institutes of Health vurderer imidlertid ikke disse studiene og kan ikke sikre at de er trygge. Snakk alltid med helsepersonell før du deltar i en klinisk studie.